CA LÂM SÀNG
Chẩn đoán và điều trị bệnh nhân mắc đồng thời hai loại ung thư: Ung thư đại tràng và Ung thư đường mật
GS. TS. Mai Trọng Khoa, PGS. TS. Phạm Cẩm Phương, BSNT. Hữu Phát Huy, ThS. BS. Phạm Văn Dũng
Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai
Trường Đại học Y dược - Đại học Quốc Gia Hà Nội
Ung thư đại trực tràng và ung thư dạ dày là hai trong mười loại ung thư phổ biến nhất trên toàn cầu trong nhiều thập kỷ qua. Theo GLOBOCAN 2022, tại Việt Nam, ung thư đại trực tràng đứng thứ 4 về tỷ lệ mắc (chiếm 9,3% tổng số ca, tương đương 16.835 trường hợp) và thứ 5 về tỷ lệ tử vong (7%, với 8.454 trường hợp). Ung thư dạ dày đứng thứ 5 về tỷ lệ mắc (9%, tương đương 16.227 ca) và thứ 3 về tỷ lệ tử vong (11%, với 13.264 trường hợp) [1].
Các ung thư đường tiêu hóa thường được phát hiện muộn do triệu chứng lâm sàng không đặc hiệu, dễ nhầm lẫn với các bệnh lý lành tính, khiến việc điều trị trở nên khó khăn và tiên lượng xấu. Việc phát hiện sớm ung thư dạ dày và đại trực tràng có ý nghĩa quan trọng, giúp điều trị triệt căn và tăng đáng kể tỷ lệ sống thêm.
Hiện nay, các phương pháp điều trị ung thư tiêu hóa gồm phẫu thuật, điều trị nội khoa (hóa trị, điều trị đích, miễn dịch) hoặc phối hợp đa mô thức, tùy thuộc giai đoạn bệnh, thể trạng và bệnh lý đi kèm. Với các trường hợp phát hiện ở giai đoạn sớm, phẫu thuật triệt căn - đặc biệt là phẫu thuật nội soi xâm lấn tối thiểu hoặc phẫu thuật cắt tách dưới niêm mạc qua nội soi (ESD) - mang lại hiệu quả cao, giảm biến chứng và bảo tồn tối đa chức năng tiêu hóa.
Tuy nhiên, trường hợp bệnh nhân mắc đồng thời hai ung thư nguyên phát trong hệ tiêu hóa là tình huống hiếm gặp, đặt ra thách thức trong chẩn đoán, đánh giá bản chất tổn thương và chiến lược điều trị phối hợp tối ưu.
Sau đây, chúng tôi xin giới thiệu một trường hợp bệnh nhân mắc đồng thời ung thư đại tràng phải và ung thư đường mật trong gan,được chẩn đoán và điều trị tại Trung tâm Y học Hạt nhân và Ung bướu – Bệnh viện Bạch Mai.
Họ và tên: Đào T.X. (Nữ), 59 tuổi
Ngày vào viện: 21/01/2025
Lý do vào viện: Vàng da, đau bụng mạn sườn phải
Tiền sử: Khỏe mạnh
Gia đình: chưa có ai mắc bệnh ung thư trước đó.
Bệnh sử:
Tháng 01/2025 Bệnh nhân ở nhà xuất hiện mỏi, vàng da, ngứa kèm sốt kéo dài một tháng, đợt này đau bụng mạn sườn phải, kèm vàng da tăng dần, đi khám ở bệnh viện tuyến dưới, siêu âm có sỏi đường mật gan trái kích thước 22x41mm. Bệnh nhân được chuyển đến bệnh viện Bạch Mai và được chụp CT ổ bụng phát hiện, kết quả: Gan có kích thước bình thường, bờ đều, nhu mô hạ phân thuỳ IV có ổ tổn thương dạng dịch kích thước 40x53mm, trong có sỏi lớn đường kính 35mm.
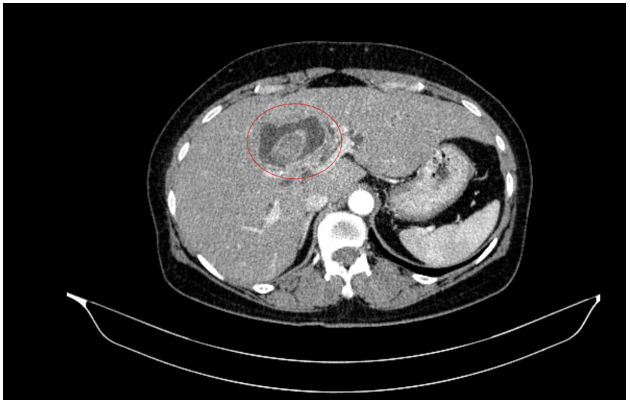
Hình 1. Hình ảnh sỏi đường mật tạo ổ áp xe gan - đường mật gan trái (vòng tròn màu đỏ). Giãn nhẹ đường mật trong gan hai bên. Dày thành nhẹ ngã ba đường mật trên phim chụp cắt lớp vi tính.
Đánh giá tổn thương trên phim chụp cộng hưởng từ: Nhu mô hạ phân thuỳ IV có ổ tổn thương dạng dịch, kích thước 38x52mm, trong có vài sỏi, sỏi lớn nhất kích thước ~27x37mm, có thông với nhánh đường mật gan phải lân cận, ngấm thuốc viền sau tiêm, chèn ép ngã ba đường mật, gây giãn đường mật trong gan hai bên
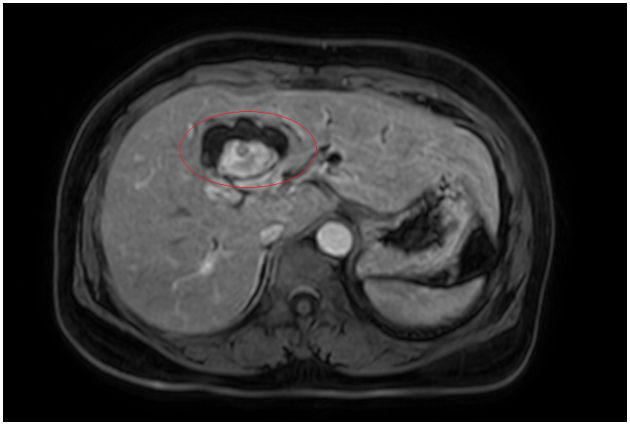
Hình 2. Hình ảnh giãn khu trú đường mật gan trái, tạo cấu trúc dạng nang và sỏi đường mật bên trong( vòng tròn đỏ), chèn ép kèm giãn đường mật trong gan hai bên trên phim chụp MRI
Sau đó bệnh nhân được nội soi dạ dày - đại tràng phát hiện đại tràng lên có khối lồi kích thước ~2.5cm, bề mặt nham nhở, cứng dễ chảy máu. Sinh thiết 03 mảnh. Giải phẫu bệnh: Ung thư biểu mô tuyến.
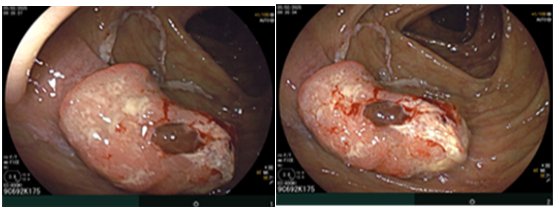
Hình 3. Tổn thương khối lồi xuất hiện ở vùng đại tràng lên
Bệnh nhân được nhập vào Khoa Phẫu thuật Gan Mật Tụy - Trung tâm phẫu thuật tiêu hóa bệnh viện Bạch Mai, tại đây bệnh nhân chẩn đoán Ung thư đại tràng phải – tắc mật theo dõi nang đường mật ung thư hóa xâm lấn rốn gan, sau đó bệnh nhân được tiến hành phẫu thuật cắt đoạn đại tràng phải, nạo vét hạch D3 kèm cắt gan trái và đường mật ngoài gan, giải phẫu bệnh sau mổ có kết quả ghi nhận 2 hai ung thư ở 2 mẫu bệnh phẩm sau phẫu thuật.

Hình 4. Kết quả giải phẫu bệnh sau mổ của bệnh nhân
Quá trình hậu phẫu ổn định nên bệnh nhân được chuyển trung tâm Y học Hạt nhân và Ung Bướu khám đánh giá và điều trị tiếp.
Khám toàn trạng lúc vào viện:
Bệnh nhân tỉnh, tiếp xúc được, PS 1
Thể trạng gầy: BMI = 18,7 kg/m2 (cân nặng 45kg; chiều cao 155cm)
Dấu hiệu sinh tồn: Mạch 88 lần/phút; Huyết áp: 128/78mmHg; SpO2:100%
Da niêm mạc hồng
Không phù, không xuất huyết dưới da
Tuyến giáp không to, hạch ngoại vi không sờ thấy
Bụng mềm, không sờ thấy khối
Sẹo mổ đường trắng giữa dài 30cm, liền tốt
Dẫn lưu đường mật qua da đã đóng.
Tim đều, tiếng T1, T2 rõ
Phổi rì rào phế nang rõ, không rale
Các cơ quan khác chưa phát hiện bất thường
Cận lâm sàng: Đánh giá thời điểm sau phẫu thuật (T7/2025)
Công thức máu: Trong giới hạn bình thường
Sinh hóa máu: Trong giới hạn bình thường
Nội soi đại tràng (thời điểm trước phẫu thuật T2/2025): Đại tràng lên có khối lồi kích thước ~2.5cm, bề mặt nham nhở, cứng dễ chảy máu.
Nội soi đại tràng (thời điểm sau phẫu thuật): Đã phẫu thuật cắt đại tràng phải, nối kiểu tận bên, niêm mạc miệng nối bình thường.
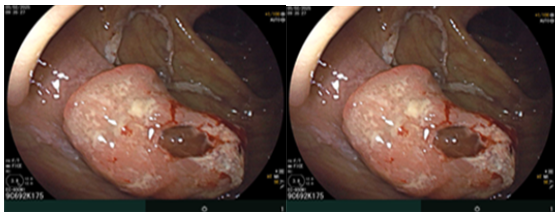
Hình ảnh nội soi đại tràng thời điểm trước phẫu thuật.
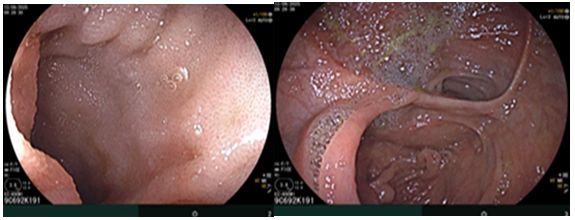
Hình 5. Hình ảnh nội soi đại tràng sau phẫu thuật cho thấy niêm mạc miệng nối bình thường.
Giải phẫu bệnh sau mổ (đại tràng): Ung thư biểu mô tuyến biệt hóa vừa của đại tràng xâm nhập lớp hạ niêm mạc. Hai đầu diện cắt và ruột thừa không có u. 10/10 hạch viêm mạn tính.
Giải phẫu bệnh sau mổ (Gan trái): Ung thư biểu mô tuyến biệt hóa vừa của đường mật xâm nhập thần kinh, xâm nhập tổ chức xơ mỡ quanh đường mật. Di căn 01/10 hạch.
Hóa mô miễn dịch: Có mất biểu hiện protein của gen MMR (dMMR), kiểu hình MLH1/PMS2.
Hình ảnh chụp cắt lớp vi tính ngực: Dải xẹp phổi rải rác thuỳ dưới hai phổi. Nhu mô còn lại đồng nhất, không thấy tổn thương khu trú hoặc lan tỏa. Không thấy tổn thương hình mờ dạng lưới. Không thấy giãn phế quản – phế nang.
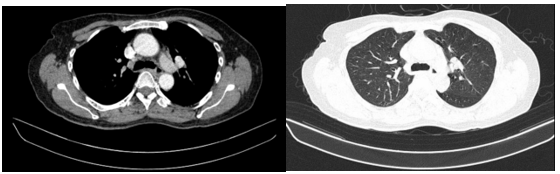
Hình 6. Phim chụp cắt lớp vi tính chưa phát hiện tổn thương thứ phát.
Chụp cắt lớp vi tính bụng - tiểu khung: Hình ảnh giãn đường mật trong gan phải/Sonde dẫn lưu đường mật gan phải - Gan trái đã cắt.
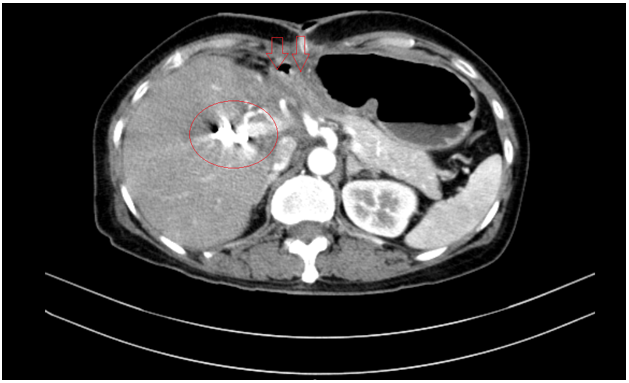
Hình 7. Phim chụp cắt lớp vi tính vụng cho thấy phần gan trái đã cắt (hình mũi tên)- Sonde dẫn lưu đường mật gan phải( vòng tròn đỏ).
Chẩn đoán xác định: Ung thư biểu mô tuyến đường mật trong gan pT2N1M0/ Ung thư biểu mô tuyến đại tràng phải pT1N0M0 đã phẫu thuật cắt đoạn đại tràng phải, nạo vét hạch D3; cắt gan trái.
Mô bệnh học:
Giải phẫu bệnh tổn thương đại tràng: Ung thư biểu mô tuyến biệt hóa vừa.
Giải phẫu bệnh tổn thương ở gan trái: Ung thư biểu mô tuyến biệt hóa vừa.
Giai đoạn:
Đại tràng: Giai đoạn IA đã phẫu thuật triệt căn
Đường mật: Giai đoạn IIIB
Điều trị
Bệnh nhân được chẩn đoán mắc đồng thời hai ung thư nguyên phát: ung thư biểu mô tuyến đại tràng phải và ung thư biểu mô tuyến đường mật trong gan. Sau khi hội chẩn chuyên khoa, nhóm điều trị thống nhất lựa chọn phẫu thuật triệt căn là phương pháp điều trị tối ưu. Bệnh nhân được tiến hành phẫu thuật cắt đoạn đại tràng phải,nạo vét hạch D3, đồng thời cắt gan trái và đường mật ngoài gan nhằm loại bỏ hoàn toàn tổn thương. Sau mổ, tình trạng bệnh nhân ổn định, hồi phục tốt, vết mổ liền, chức năng gan mật dần trở về bình thường.
Giải phẫu bệnh sau phẫu thuật cho thấy: Đại tràng phải: Ung thư biểu mô tuyến biệt hóa vừa, xâm nhập lớp hạ niêm mạc; diện cắt và ruột thừa không có tế bào ung thư, 10/10 hạch viêm mạn tính. Gan trái: Ung thư biểu mô tuyến biệt hóa vừa của đường mật, xâm nhập thần kinh và tổ chức xơ mỡ quanh đường mật, di căn 1/10 hạch. Sau phẫu thuật, bệnh nhân được chuyển Trung tâm Y học Hạt nhân và Ung bướu để đánh giá và điều trị bổ trợ cho ung thư đường mật giai đoạn IIIB xem xét điều trị bổ trợ trên bệnh nhân.
Bàn luận
Trường hợp bệnh này là một ca bệnh hiếm gặp, được chẩn đoán mắc đồng thời hai ung thư nguyên phát gồm ung thư biểu mô tuyến đại tràng phải và ung thư biểu mô tuyến đường mật trong gan. Việc phát hiện đồng thời hai ung thư biểu mô tuyến ở hai cơ quan tiêu hóa khác nhau luôn đặt ra câu hỏi về bản chất tổn thương: đây là hai ung thư nguyên phát độc lập hay một tổn thương di căn. Trong trường hợp này, đặc điểm mô bệnh học và vị trí giải phẫu giúp khẳng định đây là hai ung thư nguyên phát: tổn thương đại tràng là ung thư biểu mô tuyến biệt hóa vừa,xâm nhập lớp hạ niêm mạc, hạch vùng âm tính, phù hợp ung thư giai đoạn sớm(IA). Tổn thương gan trái là ung thư biểu mô tuyến đường mật biệt hóa vừa, có xâm nhập thần kinh và di căn hạch, đặc trưng của ung thư đường mật trong gan. Không có bằng chứng di căn giữa hai cơ quan trên hình ảnh học. Điểm đáng chú ý là ung thư đường mật trong gan (intrahepatic cholangiocarcinoma – ICC) thường có tiên lượng xấu và được phát hiện ở giai đoạn muộn. Tuy nhiên, ở bệnh nhân này, khối u được phát hiện tương đối sớm nhờ triệu chứng tắc mật và hình ảnh tổn thương rõ ràng trên CT – MRI, giúp có thể phẫu thuật triệt căn cắt gan trái và đường mật ngoài gan. Phẫu thuật triệt căn đồng thời cắt đại tràng phải và cắt gan trái được lựa chọn vì: Hai khối u đều có chỉ định phẫu thuật triệt căn. Thể trạng bệnh nhân cho phép thực hiện phẫu thuật trong một thì. Việc xử trí sớm khối u đường mật giúp giải quyết tình trạng tắc mật, đồng thời loại bỏ tổn thương đại tràng nhằm giảm nguy cơ tiến triển hoặc di căn.
Sau phẫu thuật, bệnh nhân hồi phục tốt, không có biến chứng đáng kể. Kết quả mô bệnh học và giai đoạn bệnh cho thấy: Ung thư đại tràng phải giai đoạn IA, đã phẫu thuật triệt căn, không cần điều trị bổ trợ. Ung thư đường mật trong gan giai đoạn IIIB, có chỉ định hóa trị bổ trợ nhằm giảm nguy cơ tái phát.
Về tiên lượng, do ung thư đường mật là loại u có nguy cơ tái phát cao, bệnh nhân cần được theo dõi định kỳ 3 –6 tháng/lần bằng siêu âm gan, chụp CT hoặc MRI bụng, xét nghiệm CA19-9. Với ung thư đại tràng đã triệt căn, cần nội soi đại tràng mỗi 1–2 năm/lần để phát hiện sớm tổn thương mới hoặc tái phát tại miệng nối.