Ca lâm sàng: Điều trị hóa chất bổ trợ ung thư dạ dày giai đoạn tiến triển tại bệnh viện Bạch Mai
GS.TS. Mai Trọng Khoa, PGS.TS Phạm Cẩm Phương, TS. Phạm Văn Thái, BSNT. Vũ Mạnh Cường
Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai
Trường Đại học Y Dược - Đại học Quốc Gia Hà Nội
Ung thư dạ dày là một trong số các bệnh ung thư phổ biến nhất ở nhiều nước trên thế giới cũng như tại Việt Nam. Theo số liệu từ GLOBOCAN 2022, Ung thư dạ dày đứng hàng thứ 5 trên thế giới với gần 1 triệu ca, chiếm 4,8% tổng số ca mắc mới các bệnh ung thư. Trong số bệnh nhân tử vong do ung thư thì Ung thư dạ dày chiếm 6,8%, đứng thứ 5 (xếp sau ung thư phổi, ung thư đại trực tràng, ung thư gan, ung thư vú). Tại Việt Nam, theo ghi nhận GLOBOCAN 2022, số ca mới mắc Ung thư dạ dày đứng thứ 5, chiếm 9% tổng số ca mắc mới các bệnh ung thư, tỷ lệ tử vong chiếm 11%, đứng thứ 3 (sau ung thư gan và ung thư phổi). Đây là mặt bệnh thường xuyên nằm trong nhóm những bệnh ung thư nguy hiểm nhất.
Phẫu thuật là phương thức điều trị triệt căn đối với bệnh nhân Ung thư dạ dày, nhưng gần 50% bệnh nhân được chẩn đoán đã ở ở giai đoạn tiến triển, làm giảm đáng kể khả năng phẫu thuật triệt căn. Hiện nay, các nghiên cứu trên thế giới về điều trị hóa chất tân bổ trợ cho các kết quả khả quan về đáp ứng điều trị, khối u và hạch co nhỏ giúp phẫu thuật thuận lợi hơn, thời gian sống thêm tốt hơn. Theo nghiên cứu FLOT4-AIO, thời gian sống thêm toàn bộ (OS) của phác đồ FLOT là 50 tháng cao hơn so với phác đồ ECF/ECX là 35 tháng, tỉ lệ bệnh nhân đạt R0 cũng cao hơn lên đến 89,6% [3]. Hóa chất tiền phẫu bằng phác đồ FLOT kết hợp với phẫu thuật và sau đó củng cố bằng hóa chất bổ trợ (hóa chất chu phẫu) đã dần trở thành điều trị tiêu chuẩn mới trong ung thư dạ dày giai đoạn tiến triển trong thời gian gần đây khi chứng minh được lợi ích về tỷ lệ sống thêm. Hóa chất chu phẫu bằng FLOT áp dụng cho các trường hợp cT2 trở lên hoặc giai đoạn dương tính với hạch (cN+), hoặc cả hai, có thể cắt bỏ được và không có bằng chứng di căn xa.
Sau đây, chúng tôi xin giới thiệu một trường hợp lâm sàng bệnh nhân Ung thư dạ dày giai đoạn tiến triển được điều trị hóa chất bổ trợ (hóa chất chu phẫu) bằng phác đồ FLOT, đáp ứng tốt tại Trung tâm Y học hạt nhân và ung bướu Bệnh viện Bạch Mai.
Họ và tên: Vũ Văn Th. Giới: Nam Tuổi: 47
Ngày vào viện: 12/08/2024
Lý do vào viện: đau bụng thượng vị
Bệnh sử: Cách vào viện 3 tháng, bệnh nhân xuất hiện đau bụng âm ỉ vùng thượng vị, mệt mỏi, đầy bụng, ăn uống kém, gầy sút 3kg/2 tháng. Bệnh nhân đi khám, nội soi dạ dày – thực quản phát hiện hang vị có tổn thương sùi loét lớn, đáy gồ ghề, dễ chảy máu; sinh thiết cho kết quả ung thư biểu mô tuyến kém biệt hóa. Bệnh nhân được chuyển đến Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai điều trị.
Tiền sử:
+ Bản thân: Viêm gan B điều trị ổn định
+ Gia đình: Chưa ghi nhận bệnh lý liên quan
Khám lâm sàng:
Bệnh nhân tỉnh
Toàn trạng PS 0
Huyết động ổn
Da niêm mạc hồng
Không sốt, đau bụng thượng vị
Bụng mềm, không chướng, ấn đau thượng vị
Đại tiểu tiện bình thường
Các cơ quan khác chưa phát hiện bất thường
Cận lâm sàng:
- Công thức máu: RBC 5,72 T/L; Hb: 132 g/l; WBC 8,43 G/L; PLT: 259 G/L (trong giới hạn bình thường)
- Sinh hóa máu: Creatinin: 87μmol/l; AST 56 U/L; ALT: 34U/L(trong giới hạn bình thường)
- Chất chỉ điểm khối u (Tumor marker): CA72-4: 8,67 UI/ml.
- Nội soi thực quản - dạ dày - tá tràng: Dạ dày dịch nâu đen. Hang vị và bờ cong nhỏ có ổ loét sùi lớn, đáy gồ ghề xuất huyết, bờ gồ cao không đều
Hình 1. Hình ảnh nội soi dạ dày - thực quản - tá tràng: Hình ảnh vùng hang vị có ổ loét sùi chảy máu, đáy gồ ghề, bờ không đều (mũi tên xanh dương)
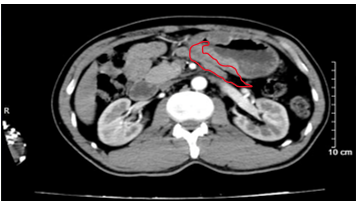
- CTscanner bụng: Dày thành hang vị dạ dày, dày không đều, mất cấu trúc lớp bề dày khoảng 18mm, trên đoạn dày khoảng 75mm, sau tiêm ngấm thuốc, không thấy thâm nhiễm, cạnh bờ cong lớn và bờ cong nhỏ lân cận có vài hạch (>5 hạch), hạch lớn nhất kích thước 16 x 10mm, sau tiêm ngấm thuốc.
Hình 2. Hình ảnh chụp cắt lớp vi tính ổ bụng. Hình ảnh dày thành hang vị dạ dày, mất cấu trúc lớp, bề dày khoảng 18mm, sau tiêm ngấm thuốc (vòng tròn màu đỏ)
Hình 3. Hình ảnh chụp cắt lớp vi tính ổ bụng. Hình ảnh các hạch cạnh bờ cong nhỏ dạ dày, sau tiêm ngấm thuốc, hạch lớn nhất kích thước 16 x 10mm (mũi tên màu cam)
- Siêu âm ổ bụng: dày nhẹ hang vị, không đều quanh chu vi, chỗ dày nhất 12mm
- Siêu âm hạch cổ: Hình ảnh siêu âm hạch cổ không thấy bất thường
- CTscanner ngực: Hiện không thấy bất thường
- CTscanner sọ não: Hiện không thấy bất thường
Chẩn đoán xác định: Ung thư dạ dày cT3N2M0 giai đoạn IIIA/ Viêm gan B
Mô bệnh học: Ung thư biểu mô tuyến kém biệt hóa
Điều trị: Bệnh nhân được chỉ định truyền hóa chất tân bổ trợ 4 đợt bằng phác đồ FLOT kết hợp điều trị phẫu thuật, sau đó điều trị hóa chất bổ trợ bằng phác đồ FLOT 4 đợt
Phác đồ FLOT. Chu kỳ: 14 ngày
Oxaliplatin 85mg/m2 truyền tĩnh mạch ngày 1
Docetaxel 50mg/m2 truyền tĩnh mạch ngày 1
Leucovorin 200mg/m2 truyền tĩnh mạch trước 5 FU ngày 1
5 FU 1200mg/m2 truyền tĩnh mạch ngày 1, 2 trong 24h
Bệnh nhân hoàn thành 4 chu kỳ hóa chất thuận lợi, gặp một số tác dụng phụ như mệt mỏi và buồn nôn sau truyền, các triệu chứng này sau đó giảm dần. Bệnh nhân được dự phòng hạ bạch cầu bằng Peg-Grafeel tại các chu kỳ điều trị.
Đánh giá sau 4 chu kỳ hóa chất tiền phẫu
- Về Lâm sàng: bệnh nhân không còn đau bụng thượng vị; đỡ mệt mỏi, ăn uống ngon miệng, tăng 1kg/2 tháng.
- CTscanner ngực: Không phát hiện tổn thương bất thường
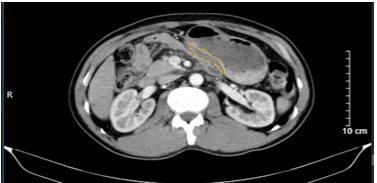
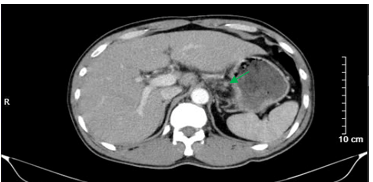
- CTscanner bụng cho thấy các tổn thương đáp ứng: Dày thành hang vị dạ dày, dày không đều, bề dày khoảng 10mm, trên đoạn dày khoảng 75mm, sau tiêm ngấm thuốc, không thấy thâm nhiễm, cạnh bờ cong nhỏ lân cận có vài hạch nhỏ (>5 hạch), sau tiêm ngấm thuốc.
Hình 4. Hình ảnh chụp cắt lớp vi tính ổ bụng. Hình ảnh dày thành hang vị dạ dày, mất cấu trúc lớp, bề dày khoảng 10mm, sau tiêm ngấm thuốc (vòng tròn màu vàng)
Hình 5. Hình ảnh chụp cắt lớp vi tính ổ bụng. Hình ảnh vài hạch nhỏ cạnh bờ cong nhỏ dạ dày, sau tiêm ngấm thuốc, kích thước giảm so với trước điều trị tân bổ trợ (mũi tên màu xanh lá)
- Chất chỉ điểm khối u (Tumor marker): CA72-4: 3,67 UI/ml.
Nhận xét: Sau điều trị 4 đợt hóa chất tân bổ trợ FLOT, bệnh nhân cải thiện triệu chứng lâm sàng và đáp ứng trên phim chụp cắt lớp vi tính (tổn thương tại vị trí dạ dày và kích thước hạch giảm đáng kể). Đánh giá đáp ứng một phần theo tiêu chuẩn RECIST 1.1.
Sau khi hội chẩn hội đồng chuyên môn, bệnh nhân được tiến hành phẫu thuật cắt bán phần dưới dạ dày, nạo vét hạch D2 như kế hoạch ban đầu. Trong phẫu thuật, kiểm tra thấy dạ dày không giãn, khối u dạ dày tại vị trí bờ cong nhỏ kích thước khoảng 3x4cm, chưa thâm nhiễm ra thanh mạc, phúc mạc nhẵn. Sơ bộ các tạng khác chưa thấy bất thường.
Giải phẫu bệnh sau mổ: Ung thư biểu mô tuyến kém biệt hóa, xâm nhập lớp cơ (pT2). Diện cắt không có u (R0), 18/18 hạch viêm mạn tính.
Bảng 1. So sánh trước và sau khi điều trị hóa chất tiền phẫu 4 đợt
| | Trước điều trị | Sau điều trị 4 đợt |
| Triệu chứng lâm sàng | Đau bụng thượng vị, mệt mỏi, đầy bụng, ăn kém, gầy sút 3kg/2 tháng | Hết đau bụng thượng vị, đỡ mệt mỏi, ăn uống ngon miệng, tăng 1kg/2 tháng |
| Chất chỉ điểm khối u | CA72-4: 8,67 UI/ml | CA72-4: 3,67 UI/ml. |
| CTscanner ổ bụng | Hình ảnh dày thành hang vị dạ dày, mất cấu trúc lớp, bề dày khoảng 18mm
| Hình ảnh dày thành hang vị dạ dày, mất cấu trúc lớp, bề dày khoảng 10mm
|
| Hình ảnh các hạch cạnh bờ cong nhỏ dạ dày, sau tiêm ngấm thuốc, hạch lớn nhất kích thước 16 x 10mm 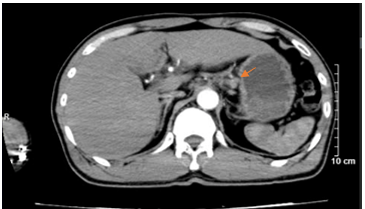
| Hình ảnh vài hạch nhỏ cạnh bờ cong nhỏ dạ dày, sau tiêm ngấm thuốc, kích thước giảm so với trước điều trị tân bổ trợ
|
| Mô bệnh học | Ung thư biểu mô tuyến kém biệt hóa | Ung thư biểu mô tuyến biệt hóa vừa |
| Giai đoạn | Giai đoạn IIIA (cT3N2M0) | Giai đoạn IB (pT2N0M0) |
Sau 04 tuần phẫuthuật, bệnh nhân được kiểm tra lại:
- Lâm sàng: Toàn trạng PS 0, ăn uống tốt
- CTscanner ổbụng: Miệng nối dạ dày – hỗng tràng và mỏm cụt tá tràng xẹp, không thấy dàythành. Các tạng khác: không thấy tổn thương thứ phát.
Hình 6. Hình ảnh chụp cắt lớp vi tính ổ bụng. Không phát hiện tổn thương tái phát, thứ phát
- CTscanner ngực: Không phát hiện tổn thương bất thường.
Hiện tại bệnh nhân đã được truyền hóa chất bổ trợ đợt thứ 2 sau phẫu thuật. Toàn trạng bệnh nhân ổn định và chưa ghi nhận tác dụng phụ nào nghiêm trọng. Bệnh nhân sẽ tiếp tục truyền hóa chất bổ trợ chu kỳ thêm 2 chu kỳ bằng phác đồ FLOT và được theo dõi, đánh giá lại.
Lời bàn:
Phác đồ FLOT là lựa chọn tiêu chuẩn cho các bệnh nhân ung thư dạ dày và thực quản giai đoạn tiến triển tại chỗ có thể phẫu thuật, đặc biệt ở những người có thể trạng tốt.
Trong những năm gần đây, điều trị đa mô thức được áp dụng đối với điều trị ung thư nói chung trong đó có điều trị ung thư dạ dày. Điều trị hóa chất tiền phẫu ( trước phẫu thuật) để thu nhỏ kích thước khối u, hạ thấp giai đoạn bệnh nhằm đưa bệnh nhân về giai đoạn có thể phẫu thuật được đang trở thành xu hướng phổ biến trong điều trị ung thư dạ dày. Phương thức điều trị phối hợp: phẫu thuật triệt căn, sau đó tiếp tuc điều trị bổ trợ bằng hóa chất hoặc điều trị hóa chất bổ trợ (trước và sau phẫu thuật theo mô hình sandwich), đã chứng minhlà rất hiêu quả cho bệnh nhân ung thư dạ dày.
Điều trị tân bổ trợ bằng hóa chất cải thiện các triệu chứng lâm sàng, hạ bớt giai đoạn bệnh, tỉ lệ đáp ứng cao, giúp tăng khả năng phẫu thuật thành công và tỉ lệ đạt diện cắt R0 cao.
Điều trị hóa chất bổ trợ sau phẫu thuật giúp tiêu diệt các tế bào ung thư còn sót lại hoặc phẫu thuật không chạm tới, giảm nguy cơ tái phát, ngăn tế bào ung thư không phát triển lại hoặc nhân lên, từ đó góp phần tăng tiên lượng sống cho người bệnh.