CA LÂM SÀNG:
ĐIỀU TRỊ UNG THƯ PHỔI GIAI ĐOẠN MUỘN CÓ HUYẾT KHỐI TÂM NHĨ TRÁI TẠI TRUNG TÂM Y HỌC HẠT NHÂN VÀ UNG BƯỚU, BỆNH VIỆN BẠCH MAI.
GS.TS. Mai Trọng Khoa, PGS.TS. Phạm Cẩm Phương, TS. Phạm Văn Thái, BS CKII. Thiều Thị Hằng, BSNT. Nguyễn Văn Tiến
Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai
Theo GLOBOCAN 2022, trên thế giới, ung thư phổi đứng đầu về số ca mới mắc (với gần 2,5 triệu ca, chiếm 12,4% tổng số ca mới mắc) và đứng đầu về tỷ lệ tử vong (với 1,8 triệu ca, chiếm 18,7% tổng số ca tử vong). Tại Việt Nam, mỗi năm phát hiện khoảng 24500 ca mắc mới, và khoảng 22500 ca tử vong, như vậy ung thư phổi đứng thứ 3 về số ca mới mắc (sau ung thư vú và ung thư gan), đứng thứ 2 về số ca tử vong (chỉ sau ung thư gan).
Dưới đây chúng tôi xin giới thiệu một trường hợp ung thư phổi không tế bào nhỏ giai đoạn muộn có khối u lớn, xâm lấn nhiều cơ quan, trong đó có xâm lấn gây huyết khối tâm nhĩ trái.
Họ và tên bệnh nhân: Phùng V. Đ. Giới: Nam Tuổi: 68
Địa chỉ: Sơn Tây – Hà Nội
Ngày vào viện: 14/ 03 /2024
Lý do vào viện: Ho ra máu
Bệnh sử:
Bệnh nhân biểu hiện bệnh từ tháng 10 năm 2023, với triệu chứng ho đờm nhiều, đôi khi ho máu, ho tăng về đêm, kèm theo đau âm ỉ ngực phải, sau xương ức, không lan xuyên, đau tăng về đêm, gầy sút cân, giảm 5kg/ 6 tháng, đi khám và điều trị tại bệnh viện Phổi trung ương, được nội soi phế quản sinh thiết u phổi ra kết quả: Ung thư biểu mô vảy không sừng hóa, được làm hóa mô miễn dịch: ALK âm tính, PDL1 dương tính 88%, làm đột biến gen EGFR âm tính, chưa điều trị gì được chuyển về trung tâm Y học hạt nhân và Ung bướu bệnh viện Bạch Mai điều trị tiếp.
Tiền sử: nghiện thuốc lào 40 năm.
Khám lâm sàng:
Bệnh nhân tỉnh
PS (performance status: chỉ số toàn trạng): 02 (nghĩa là có triệu chứng, nằm giường bệnh nhỏ hơn 50% thời gian trong ngày)
Không sốt
Ăn kém, buồn nôn, nôn ngay sau ăn, đỡ hơn khi ăn ít một
Không khó thở
Đau ngực âm ỉ vị trí sau xương ức, không lan xuyên
Thể trạng gầy
Cân nặng: 42 kg Chiều cao: 168 cm BMI (là chỉ số khối cơ thể): 14,9 kg/m²
Da, niêm mạc bình thường
Tim đều, tiếng tim T1, T2 rõ, không có tiếng tim bệnh lý
Rì rào phế nang đáy phổi phải giảm
Rale rít rõ ở vùng khoang liên sườn 2, 3 cạnh ức phải
Bụng mềm, không chướng, gan lách không sờ thấy
Không yếu liệt, cơ lực chi trên, chi dưới 05/05
Đại tiểu tiện bình thường
Các cơ quan khác chưa phát hiện bất thường.
Cận lâm sàng:
- Xét nghiệm công thức máu, chức năng đông máu, chức năng gan, thận (15/03/2024) : trong giới hạn bình thường.
- Xét nghiệm chất chỉ điểm u (15/03/2024):
CEA: 1,94 (ng/ml), trong giới hạn bình thường (bình thường < 4,3 ng/ml)
Cyfra 21-1: 55,46 (ng/ml), tăng rất cao (bình thường < 3,3 ng/ml).
- Hình ảnh chụp cắt lớp vi tính ngực – bụng (15/03/2024):
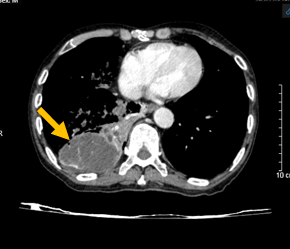
Hình 1: Hình ảnh chụp cắt lớp vi tính ngực – bụng: U vùng rốn phổi phải (mũi tên đỏ) xâm lấn tâm nhĩ trái (mũi tên xanh) nghi ngờ huyết khối buồng nhĩ trái và u thùy dưới phổi phải (mũi tên màu vàng cam).
Hình 2: Hình ảnh chụp cắt lớp vi tính ngực – bụng: U thùy dưới phổi phải xâm lấn gan (mũi tên đỏ).
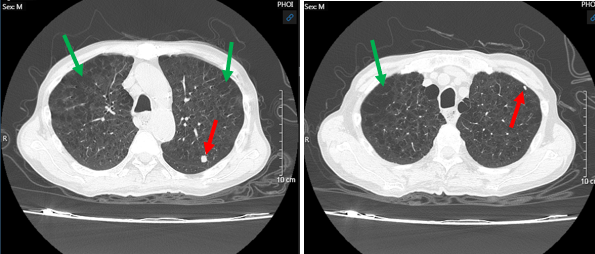
Hình 3: Hình ảnh chụp cắt lớp vi tính ngực – bụng: U phổi bên trái - Theo dõi tổn thương di căn (mũi tên đỏ), giãn phế nang 2 bên phổi (mũi tên xanh). Hình 4: Hình ảnh chụp cắt lớp vi tính ngực – bụng: Hạch trung thất nhóm 7 (mũi tên xanh), u chèn ép thực quản gây ứ đọng dịch, thức ăn (mũi tên đỏ).
Hình 5: Hình ảnh chụp cắt lớp vi tính ngực – bụng: Nốt tuyến thượng thận bên trái (mũi tên màu đỏ) – theo dõi tổn thương di căn.
Kết luận: Hình ảnh khối u vị trí rốn phổi phải và thùy dưới phổi phải, xâm lấn nhĩ trái gây huyết khối buồng nhĩ trái, xâm lấn thực quản, cơ hoành, nhu mô gan phải. Nốt đặc rải rác phổi trái, hạch trung thất, nốt tuyến thượng thận trái – theo dõi tổn thương thứ phát. Giãn phế nang rải rác nhu mô phổi 2 bên.
-Hình ảnh chụp cộng hưởng từ sọ não (15/03/2024):
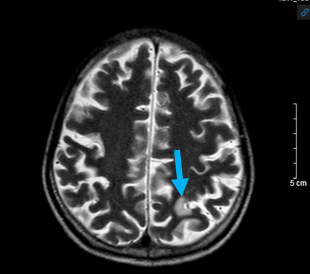
Hình 6: Hình ảnh chụp cộng hưởng từ sọ não: Tổn thương giảm tín hiệu trên xung T1 tiêm thuốc (mũi tên đỏ) và tăng tín hiệu trên xung T2 và Flair (mũi tên xanh) tại vị trí ranh giới chất trắng - chất xám vị trí thùy đỉnh trái – chưa loại trừ tổn thương thứ phát (bệnh nhân không có tiền sử đột quỵ não ).
Kết luận: Hình ảnh ổ tổn thương ranh giới chất trắng – xám thùy đỉnh trái – chưa loại trừ tổn thương di căn.
- Làm thêm xét nghiệm gen mẫu mô, có kết quả (18/03/2024): gen ALK âm tính, ROS1 âm tính, RET âm tính, MET âm tính.
-Nội soi dạ dày – thực quản ( 22/03/2024 ): Cách cung răng trước 30cm, lòng thực quản hẹp lại (nghi có tổn thương bên ngoài đè đẩy).
Chẩn đoán: Ung thư biểu mô vảy phổi phải, di căn phổi, thượng thận trái, não giai đoạn IV (T4N2M1), PDL1 (+) 88%, EGFR (-), ALK (-), ROS1 (-), RET (-), MET (-).
Bệnh nhân được cầm máu , nâng đỡ thể trạng, hội chẩn tim mạch dùng thuốc chống đông Gemapaxane 4000IU/0,4ml tiêm dưới da 02 ống / ngày lúc 8 giờ và 20 giờ, siêu âm tim.
Bệnh nhân được hội chẩn ở Hội đồng chuyên môn và có chỉ định dùng thuốc miễn dịch: Đơn trị pembrolizumab.
Từ case lâm sàng trên ta thấy : Đây là một trường hợp ung thư phổi hiếm gặp, phát hiện khi đã ở giai đoạn muộn, thể trạng bệnh nhân gầy, gánh nặng khối u lớn, đã di căn, xâm lấn nhiều cơ quan trong đó có xâm lấn gây huyết khối buồng nhĩ trái. Bệnh nhân đang được tiếp tục hoàn thành xét nghiệm, dùng thuốc chống đông, nâng đỡ thể trạng và điều trị miễn dịch.