1. Ca lâm sàng
Bệnh nhân nam, 56 tuổi, vào viện vì đau âm ỉ liên tục vùng thượng vị. Ngoài ra còn có biểu hiện chán ăn, gày sút > 5 kg trong 2 tháng. Bệnh nhân đến khám tại bệnh viện Bạch Mai.
Cận lâm sàng:
- Siêu âm ổ bụng phát hiện u thân tụy.
- Chất chỉ điểm u: CA 19-9: 1000UI/ml. Chụp PET/CT với 18-FGD thấy: u thân tụy kích thước 4x5 cm, tăng hấp thu FDG max SUV: 8,0 và khối thành bụng kích thước 2x3 cm tăng hấp thu FDG (hướng tới tổn thương thứ phát).
- Chẩn đoán ban đầu: Theo dõi ung thư thân tụy di căn thành bụng.
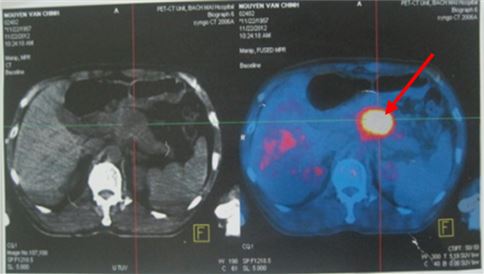
Hình 1: U thân tụy (mũi tên) trên hình ảnh PET/CT
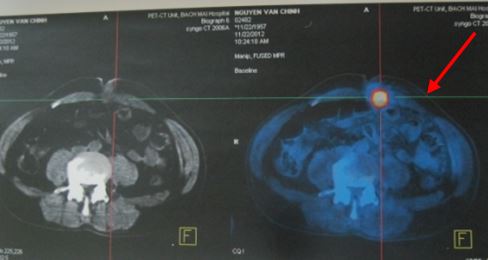
Hình 2: Khối thành bụng tăng hấp thu FDG (mũi tên) trên hình ảnh PET/CT.
Điều trị:
Sau khi hội chẩn bệnh nhân đã được phẫu thuật cắt thân và đuôi tụy, cắt khối di căn thành bụng. Trong phẫu thật phát hiện u đã xâm lấn tới vỏ tụy.
Kết quả giải phẫu bệnh sau mổ: Ung thư biểu mô tuyến.
Kiểm tra diện cắt quanh u tụy thấy còn tế bào ung thư, diện cắt quanh u thành bụng không còn tế bào ung thư.
Chẩn đoán xác định: Ung thư tụy di căn thành bụng, giai đoạn T3 N0 M1 .
Điều trị bổ trợ sau phẫu thuật: hóa xạ trị đồng thời:
- Xạ trị vào diện cắt của u tụy liều: 45 Gy. 1,8 Gy, 25 fractions, thể tích xạ trị căn cứ vào PET/CT mô phỏng trước khi phẫu thuật.
- Hóa chất: Phác đồ: Gemcitabine + Oxaliplatin (Gemcitabine: 1000mg/m2, truyền tĩnh mạch ngày 1, 8 và Oxaliplatin: 100mg/m2 , truyền tĩnh mạch ngày 1, với chu kỳ 15 ngày, (6 chu kỳ).
Kết quả sau điều trị: Không thấy còn tổn thương trên các khảo sát về hình ảnh (CT, SA,). Nồng độ CA19-9 giảm xuống còn 120 UI/ml.
Theo dõi sau điều trị: Bệnh nhân tái khám định kỳ 3 tháng/lần. Hiện bệnh vẫn ổn định sau 2 năm điều trị, chưa có dấu hiệu tái phát, nồng độ CA 19-9trên dưới 80 Ul/ml.
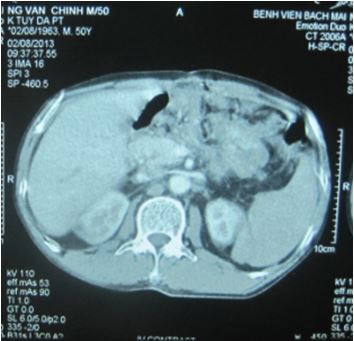
Hình 3: Trên hình ảnh CT: Không thấy u tụy tái phát (sau 2 năm điều trị)
2. Một vài nét về ung thư tụy
Ung thư tụy là loại ung thư có tỷ lệ mắc khoảng 1,6/100.000 , tỷ lệ tử vong đứng hàng thứ 4 trong các bệnh lý ung thư (tỷ lệ mắc = tỷ lệ chết). Loại bệnh này có tiên lượng không tốt vì có nhiều lý do bất lợi trong tiên lượng bệnh trong đó chủ yếu là do phần lớn các bệnh nhân không thể phẫu thuật được tại thời điểm chẩn đoán và các phương pháp điều trị hiện nay chưa tỏ ra có hiệu quả.
Trong thực hành lâm sàng, ung thư tụy được chia thành 4 giai đoạn để dễ dàng cho việc xử lý điều trị:
- Giai đoạn cắt bỏ được: U còn khu trú chưa xâm lấn ra ngoài tụy, chưa chèn ép cuống gan, có thể phẫu thuật cắt u hoặc cắt khối tá tụy.
- Giai đoạn có thể cắt bỏ: U còn khu trú trong tụy, chèn ép cuống gan gây ra một số các biến chứng nhưng vẫn còn khả năng phẫu thuật.
- Giai đoạn điều trị hỗ trợ không thể cắt bỏ: U xâm lấn ra ngoài tụy, chèn ép các cuống gan gây biến chứng, di căn hạch.
- Giai đoạn di căn: Không còn khả năng điều trị đặc hiệu, chỉ định chăm sóc giảm nhẹ.
Tụy là cơ quan nằm sâu trong ổ bụng, chính vì thế việc chẩn đoán cũng rất khó khăn, chủ yếu. dựa vào một số dấu hiệu lâm sàng như đau vùng thượng vị, đôi khi có thể sờ thấy u trên bụng (trong trường hợp kích thước u quá lớn). Nếu u chèn ép vào cuống gan, có thể thấy vàng da do tắc mật. Bệnh nhân thường gày sút suy kiệt, chán ăn, nôn, buồn nôn…Khi người bệnh có các triệu chứng trên cần tiến hành các xét nghiệm cận lâm sàng: các phương pháp chẩn đoán hình ảnh để phát hiện u tụy như siêu âm, chụp CT ổ bụng, chụp PET/CT… Ngoài ra còn có thể phát hiện được các dấu hiệu chèn ép như giãn đường mật và tình trạng di căn hạch ổ bụng. Xét nghiệm chất chỉ điểm khối u CA 19-9 có độ nhạy cao, chỉ số này tăng thường hướng tới tổn thương tại tụy. Tuy nhiên chẩn đoán xác định bằng mô bệnh học vẫn rất cần thiết. Có thể xác định mô bệnh học bằng cách sinh thiết kim dưới hướng dẫn của siêu âm, CT hoặc thông qua bệnh phẩm sau phẫu thuật.
Điều trị ung thư tụy còn gặp nhiều khó khăn do việc chẩn đoán phát hiện bệnh đa số ở giai đoạn muộn. Đối với giai đoạn còn có khả năng cắt bỏ thì tiến hành phẫu thuật sẽ đem lại kết quả điều trị cao nhất. Xạ trị cũng là biện pháp hữu hiệu khi khối u đã cắt bỏ hoặc không còn khả năng cắt bỏ. Mục đích xạ trị là điều trị triệt căn với liều xạ tối đa hoặc điều trị bổ trợ sau phẫu thuật với liều không được vượt quá 46 Gy. Có hai cách để xác định thể tích xạ trị: đánh dấu diện phẫu thuật hoặc xác định trước khi phẫu thuật. Hóa trị được chỉ định điều trị bổ trợ sau phẫu thuật hoặc cùng với xạ trị (hóa xạ trị đồng thời), đặc biệt trong trường hợp di căn. Một số hóa chất sau thường sử dụng trong hóa trị: 5 FU (nên viết đầy đủ tên hóa chất trước khi viết tắt), Gemcitabine, Irinotecan, Oxaliplatin, Cisplatin, Capecitabine… Vai trò của Gemcitabine trong các nghiên cứu tỏ ra có hiệu quả hơn hẳn 5FU về thời gian sống thêm. Ngoài ra nếu kết hợp Gemcitabine với các thuốc Patinium thì còn có hiệu quả hơn nữa. Gần đây xu hướng kết hợp hóa xạ trị đồng thời cũng đạt được những bước tiến đáng kể, đem lại thời gian sống thêm trung bình của bệnh nhân từ 11 tháng lên tới 22 tháng. Điều trị đích trong ung thư tụy cũng đã thu được một số kết quả bước đầu, tuy nhiên hướng điều trị này còn đang trong quá trình thử nghiệm.
Tóm lại điều trị đa mô thức trong ung thư tụy cần được áp dụng đặc biệt là trong giai đoạn sớm (giai đoạn phát triển tại chỗ và giai đoạn cắt bỏ được). Nếu còn cơ hội bệnh nhân nên được phẫu thuật trước, sau đó điều trị bổ trợ bằng hóa xạ trị đồng thời. Như vậy với chiến lược điều trị hợp lý có thể giảm tỷ lệ tái phát và cải thiện thời gian sống thêm cho bệnh nhân ung thư tụy.