CN. Vũ Bình Thư (tổng hợp và dịch)
ĐV Gen – Tế bào gốc, Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai
Ung
thư phổi nguyên phát vẫn là bệnh ác tính phổ biến nhất sau ung thư da
không hắc tố. Con số tử vong do ung thư phổi vượt quá bất kỳ căn bệnh ác
tính nào khác trên toàn thế giới. Ung thư phổi không tế bào nhỏ (NSCLC)
chiếm 80% - 90% ung thư phổi trong khi ung thư phổi tế bào nhỏ (SCLC)
đã giảm tần suất ở nhiều quốc gia trong hai thập kỷ qua.
Tổ
chức Y tế Thế giới (WHO) ước tính rằng ung thư phổi là nguyên nhân gây
ra 1,59 triệu ca tử vong trên toàn cầu mỗi năm, với 71% trong số đó là
do hút thuốc. Hút thuốc lá vẫn là nguyên nhân chính gây bệnh ung thư
phổi.
Các dấu ấn sinh học trong Ung thư phổi không tế bào nhỏ
Trong
khoảng 10% bệnh nhân mắc NSCLC, các thụ thể cho yếu tố tăng trưởng biểu
bì nhạy cảm quá mức với các kích thích bên ngoài và khiến tế bào tăng
trưởng vượt kiểm soát. Những người mang bất thường này về gen có khả
năng đáp ứng tốt với thuốc ức chế tyrosine kinase (TKI) của EGFR. Thuốc
giúp ngăn chặn việc truyền tín hiệu tăng trưởng từ thụ thể được kích
hoạt đến nhân tế bào. Ví dụ như gefitinib, erlotinib và afatinib, sau
này là osimetinib.
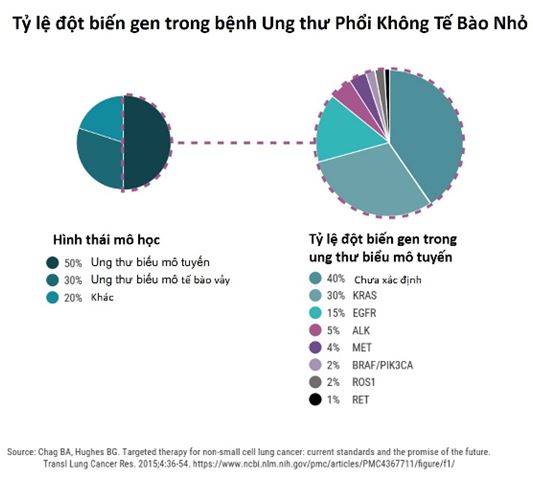
Khoảng
90% các đột biến phổ biến nhất trên gen EGFR bao gồm xóa đoạn trên exon
19 và đột biến thay thế L858R trên exon 21 là những đột biến gen nhạy
cảm với thuốc TKI thế hệ thứ nhất và thứ hai. Đột biến thay thế T790M
trên exon 20 chỉ hiếm khi được tìm thấy trên bệnh nhân chưa điều trị TKI
nhưng lại là nguyên nhân thường gặp nhất trên bệnh nhân kháng với thuốc
điều trị TKI thế hệ thứ nhất và thứ hai (50% 60% trường hợp). Bệnh nhân
ung thư phổi không có đột biến gen EGFR nhạy cảm thuốc không có khả
năng đáp ứng với các thuốc TKI.
Khoảng
5% bệnh nhân mắc NSCLC có khối u mang gen ALK bất thường dẫn đến việc
sản xuất enzyme hoạt động quá mức làm thúc đẩy tăng trưởng tế bào. Bệnh
nhân mang dương tính với đọt biến gen ALK đáp ứng tốt với điều trị bằng
crizotinib.
Các
đột biến EGFR, ALK, ROS1 và BRAF V600E phổ biến nhất ở bệnh nhân ung
thư biểu mô phổi không tế bào nhỏ. Mặc dù các loại ung thư phổi khác đôi
khi có thể có những đột biến này, xét nghiệm gen khối u thường không
được thực hiện đối với ung thư phổi tế bào vảy hoặc tế bào nhỏ. Như vậy,
không phải bệnh nhân nào mắc ung thư phổi có mang đột biến gen cũng có
thể được điều trị bằng các liệu pháp nhắm trúng đích
Điều trị đa mô thức
Ung
thư kích thước nhỏ, giới hạn ở phổi có thể được điều trị bằng phẫu
thuật, thường là xạ trị bổ sung. Bệnh tiến triển tại chỗ hoặc đã lan
sang các bộ phận khác của cơ thể có thể cần điều trị toàn thân. Thông
thường, điều này dựa trên các loại thuốc hóa trị có chứa bạch kim như
cisplatin hoặc carboplatin.
Hóa
trị có thể được kết hợp với thuốc kháng thể đơn dòng bevacizumab- nhắm
vào yếu tố tăng trưởng nội mô mạch máu (VEGF). Như tên gọi của nó, yếu
tố này thúc đẩy sự phát triển của các mạch máu, bao gồm cả những mạch
máu cung cấp dinh dưỡng cho khối u. Cắt đứt các mạch máu dinh dưỡng này
có thể giúp thu nhỏ và kìm hãm sự phát triển của khối u.
Do
ung thư phổi có liên quan mật thiết đến hút thuốc, có nhiều ảnh hưởng
xấu đến sức khỏe, bệnh nhân thường có liên quan đến bệnh hô hấp, tim và
mạch máu. Những yếu tố này có thể khiến hóa trị liệu kết hợp cùng các
loại thuốc (hoặc bevacizumab) là không phù hợp cho thể trạng bệnh nhân.
Do đó cần lựa chọn phác đồ điều trị phù hợp, mang lại hiệu quả lâu dài
và phù hợp sở thích của người bệnh.
Một loại thuốc điều trị mới: thuốc ức chế miễn dịch
Một
số bệnh nhân hiện đang được sử dụng nhóm thuốc kháng thể nhắm mục tiêu
mới gọi là thuốc ức chế chốt kiểm tra. Một đặc điểm của nhiều bệnh ung
thư là chúng có thể tìm cách trốn tránh phản ứng miễn dịch của cơ thể
chúng ta. Thuốc ức chế chốt kiểm soát mới có khả năng tái vận hành cơ
chế miễn dịch của cơ thể, mang lại cơ hội lớn hơn để chống lại ung thư.
Thuốc
đầu tiên sử đụng cho ung thư phổi là nivolumab, sau đó có
pembrolizumab. Những loại thuốc này nhắm đến một thụ thể gọi là thụ thể
gây chết tế bào theo chương trình-1 (PD-1). Tuy vậy, không phải tất cả
các bệnh ung thư phổi đều biểu hiện thụ thể mục tiêu này ở cùng một mức
độ và có khả năng các khối u biểu hiện PD-1 ở mức độ cao đáp ứng tốt hơn
với các chất ức chế chốt kiểm tra so với các khối u có ít biểu hiện
PD-1.
Các
thử nhiệm thuốc mới này cùng với nhiều phương pháp điều trị được thảo
luận ở trên đã góp phần khẳng định về tầm quan trọng của điều trị đích
và cá thể hóa điều trị nhằm đưa ra phác đồ phù hợp nhất đối với từng đặc
điểm phân tử cụ thể của bệnh ung thư ảnh hưởng trên từng bệnh nhân.
Dịch và tổng hợp từ
Personalised Medicine at a Glance: Lung Cancer – prepared by ESMO for the European Alliance for Personalised Medicine in January 2015 and updated in February 2017
Targeted therapy for non-small cell lung cancer: current standards and the promise of the future – Bryan A. Chan and Brett G.M. Hughes
Metastatic non-small cell lung cancer: ESMO clinical practice guidelines for diagnosis, treatment, and follow-up. D Planchard, S Popat, K Kerr, S Novello, E F Smit, C Faivre-Finn, T S Mok, M Reck, P E Van Schil, M D Hellmann, S Peters, ESMO Guidelines Committee - 03 October 2018
Tài liệu tham khảo:
Ferlay J, Soerjomataram I, Ervik M, et al. GLOBOCAN 2012: Cancer Incidence and Mortality Worldwide: IARC CancerBase No. 11
Hanahan D, Weinberg RA. Hallmarks of cancer: the next generation 2011;144:646-74.
Planchard
D, Popat S, Kerr K, et al. Metastatic non-small cell lung cancer: ESMO
clinical practice guidelines for diagnosis, treatment, and follow-up.
Ann Oncol. 2018;29(Suppl 4):iv192-iv237
Nguồn: ungthubachmai.com.vn