MỘT SỐ BIẾN CHỨNG SAU PHẪU THUẬT CẮT TUYẾN GIÁP TRONG ĐIỀU TRỊ UNG THƯ TUYẾN GIÁP
BSNT. Phạm Thị Như Quỳnh, GS. TS. Mai Trọng Khoa, PGS. TS. Phạm Cẩm Phương,
PGS. TS. Phạm Văn Thái
Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai
(Tổng hợp)
Ung thư tuyến giáp nằm trong mười loại ung thư phổ biến nhất đặc biệt là nữ giới ( nam/nữ: 1/2,6), dù chỉ chiếm 1-2% tổng số bệnh nhân ung thư nhưng chiếm đến 90% ung thư các tuyến nội tiết, với tỷ lệ mắc mới đang có xu hướng gia tăng nhanh chóng trên toàn cầu trong những thập kỷ gần đây. Hiện nay, có rất nhiều phương pháp điều trị ung thư tuyến giáp như phẫu thuật, điều trị I-131, xạ trị ngoài, liệu pháp hormon và các liệu pháp nhắm trúng đích, liệu pháp miễn dịch. Tuy nhiên, phẫu thuật vẫn đóng vai trò là phương pháp điều trị nền tảng và then chốt, bao gồm các hình thức từ cắt thùy tuyến giáp đến cắt giáp toàn bộ phối hợp với nạo vét hạch cổ tùy thuộc vào giai đoạn bệnh và phân loại mô bệnh học. Phẫu thuật nhằm mục đích điều trị triệt căn khối u nguyên phát, kiểm soát bệnh tại chỗ và tại vùng, cung cấp mô bệnh học chính xác để đánh giá giai đoạn bệnh và nguy cơ tái phát.
Mặc dù những tiến bộ trong kỹ thuật ngoại khoa và sự hỗ trợ của các thiết bị hiện đại như dao siêu âm hay hệ thống giám sát dây thần kinh thanh quản (IONM) đã giúp nâng cao tính an toàn của cuộc mổ,phẫu thuật tuyến giáp vẫn tiềm ẩn những rủi ro và biến chứng nhất định. Các biến chứng này không chỉ ảnh hưởng trực tiếp đến kết quả điều trị mà còn tác động đến chất lượng cuộc sống sau mổ của người bệnh.
1. Biến chứng huyết động: Tụ máu vùng phẫu thuật gây chèn ép cấp tính
Tụ máu sau mổ là một cấp cứu ngoại khoa tối khẩn cấp với tỷ lệ dao động từ 0.1% đến 1.1%. Khác với các vùng khác trên cơ thể, khoang cổ rất hẹp và chứa khí quản. Khi cầm máu không triệt để từ các nhánh của động mạch giáp trên/dưới hoặc tĩnh mạch giáp giữa, áp lực máu tích tụ trong khoang dưới cơ bám da cổ chèn ép trực tiếp lên khí quản và gây phù nề thanh môn, dẫn đến suy hô hấp cấp.
Triệu chứng lâm sàng: Xuất hiện chủ yếu trong 6 giờ đầu hậu phẫu. Bệnh nhân có biểu hiện cổ sưng nề nhanh, căng cứng, đau chói, khó thở, xuất hiện tiếng rít khi hít vào và kích động do thiếu oxy.
Phương pháp xử trí:
· Tại giường: Mở băng, cắt chỉ khâu da và lớp cân cơ để giải phóng khối máu tụ ngay lập tức nhằm giải ép đường thở.
· Tại phòng mổ: Kiểm tra lại toàn bộ phẫu trường, tìm điểm chảy máu, cầm máu bằng kẹp clip hoặc dao điện chuyên dụng và đặt dẫn lưu áp lực âm.
2. Rối loạn chuyển hóa: Suy tuyến cận giáp và hạ canxi máu
Tuyến cận giáp là các tuyến nội tiết nhỏ, kích thước khoảng 6x3x2 mm, nặng khoảng 120-140mg, hình hạt đậu hoặc hình đĩa, có màu vàng nâu hoặc màu mỡ gà (giúp phân biệt với mô tuyến giáp màu đỏ sẫm hoặc hạch bạch huyết màu trắng xám). Thông thường có 4 tuyến (2 tuyến trên và 2 tuyến dưới),tuy nhiên khoảng 13-15% dân số có thể có tuyến thứ 5 hoặc nhiều hơn.
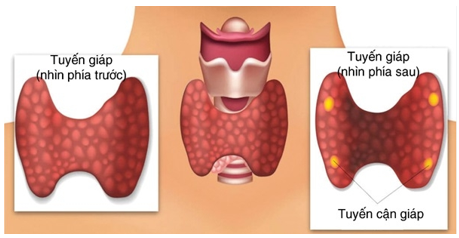
Sau phẫu thuật cắt tuyến giáp toàn bộ, biến chứng suy tuyến cận giáp và hạ canxi máu là biến chứng phổ biến nhất, đặc biệt là trong các trường hợp nạo vét hạch cổ. Suy tuyến cận giáp tạm thời thường do hiện tượng "choáng" mạch máu hoặc phù nề mô đệm. Suy vĩnh viễn (kéo dài trên 6 tháng) xảy ra khi các tuyến cận giáp bị cắt bỏ vô ý hoặc bị xơ hóa do mất nguồn nuôi dưỡng hoàn toàn.
Triệu chứng lâm sàng:
· Nồng độ canxi huyết thanh giảm xuống dưới 2.0 mmol/L.
· Dấu hiệu dị cảm: Triệu chứng thường bắt đầu bằng cảm giác tê rần như điện giật hoặc kiến bò ở đầu ngón tay, ngón chân và vùng quanh miệng.
· Trong trường hợp nặng, xuất hiện cơn tetany, dấu hiệu Trevor-Chvostek, Trousseau co thắt phế quản hoặc kéo dài khoảng QT trên điện tâm đồ.
Dấu hiệu Trevor-Chvostek (Dấu hiệu ở mặt): gõ nhẹ vào dây thần kinh mặt (dây VII), vị trí ngay phía trước dái tai (khoảng 2cm). Các cơ mặt cùng bên bị co giật đột ngột, đặc biệt là ở môi, mũi hoặc xung quanh mắt.

Dấu hiệu Trousseau (Dấu hiệu "bàn tay đỡ đẻ")

Phương pháp theo dõi và xử trí:
· Theo dõi nồng độ PTH sau mổ 4-6 giờ để dự báo nguy cơ và theo dõi định kỳ PTH và canxi huyết sau mổ 1 tuần, 3 tháng, 6 tháng để phát hiện sớm và điều trị.
· Khi bệnh nhân có các biểu hiện như dấu hiệu Chvostek, Trousseau dương tính hoặc co quắp tay chân, mục tiêu là nâng nồng độ canxi ion hóa máu ngay lập tức. Sử dụng Calcium Gluconate 10% hoặc Calcium Chloride 10% 1-2 ống (10-20 ml) pha loãng trong 50-100 ml dịch truyền (Glucose 5%). Tiêm tĩnh mạch chậm trong 10-20 phút dưới sự theo dõi nhịp tim (tránh nguy cơ loạn nhịp).
· Với các trường hợp hạ canxi nhẹ hoặc sau khi đã kiểm soát được cơn tetany bằng đường tĩnh mạch, Điều trị bằng Canxi cacbonat đường uống (1g – 3g/ngày) kết hợp Calcitriol (Vitamin D hoạt hóa, thường khởi đầu 0,25 mcg/ngày. Nên uống vào buổi sáng. Nếu nồng độ canxi máu không cải thiện sau 2 – 4 tuần, có thể tăng thêm 0,25 mcg/ngày).
· Phòng ngừa: Thực hiện kỹ thuật bảo tồn mạch máu và cấy ghép lại tuyến cận giáp vào cơ ức đòn chũm nếu phát hiện tuyến bị rời khỏi bệnh phẩm.
3. Tổn thương thần kinh thanh quản
Bảo tồn dây thần kinh thanh quản quặt ngược và nhánh ngoài dây thần kinh thanh quản trên là tiêu chuẩn vàng trong phẫu thuật tuyến giáp.

Tổn thương dây thần kinh thanh quản quặt ngược: Dây thần kinh thanh quản quặt ngược chạy ngay sát bao tuyến giáp là cấu trúc cực kỳ nhạy cảm. Chỉ cần một thao tác kéo căng hoặc nhiệt lượng từ dao điện cũng có thể khiến dây thần kinh bị tổn thương, gây ra tình trạng khàn tiếng, nói hụt hơi hoặc hay bị sặc khi ăn uống. Đa số các trường hợp khàn tiếng sau mổ sẽ tự hồi phục sau 3 đến 6 tháng khi dây thần kinh hồi phục dẫn truyền. Nhưng cũng có 3,4% bệnh nhân bị liệt vĩnh viễn, bệnh nhân bị khản nặng hoặc mất tiếng. Liệt hai bên sẽ gây khó thở thanh quản nghiêm trọng, thường đòi hỏi mở khí quản cấp cứu.
Điều trị biến chứng này bằng cách phẫu thuật. Nếu liệt 1 dây thanh, phẫu thuật để đưa dây thanh gần nhau hơn, tiêm chất làm đầy. Nếu liệt cả 2 dây thanh, phẫu thuật và các biện pháp đặt ra để duy trì đường thở.
Tổn thương nhánh ngoài dây thần kinh thanh quản trên: Thường bị bỏ sót do không gây khàn tiếng rõ rệt. Bệnh nhân bị mất khả năng phát âm tần số cao, giọng nói mệt mỏi.Điều này đặc biệt quan trọng với nhóm đối tượng sử dụng giọng nói chuyên nghiệp như ca sĩ, giáo viên,…
Để khắc phục tình trạng khàn tiếng và hụt hơi, bệnh nhân nên thực hiện các bài tập âm ngữ trị liệu như kỹ thuật "nín thở chủ động"hoặc vừa đẩy tay vào vật cứng vừa phát âm mạnh các nguyên âm ngắn để kích thích dây thanh khép kín. Bên cạnh đó, việc xoay đầu sang bên bị liệt khi nói cũng là một cách hiệu quả để giúp dây thanh bên lành di động bù trừ tốt hơn.
Song song với phục hồi giọng nói, việc luyện tập kỹ năng nuốt an toàn là ưu tiên hàng đầu để tránh biến chứng viêm phổi do sặc. Bệnh nhân được khuyến khích áp dụng kỹ thuật cúi cằm về phía ngực khi nuốt nhằm bảo vệ đường thở, kết hợp với nghiệm pháp "nuốt Supraglottic" (nín thở –nuốt – ho mạnh) để ngăn chặn thức ăn rơi vào khí quản. Trong chế độ sinh hoạt,người bệnh nên ưu tiên các loại thức ăn có độ đặc vừa phải như súp, cháo, tránh các loại nước lỏng dễ gây sặc và tuyệt đối không vừa ăn vừa nói chuyện. Việc kiên trì luyện tập các bài tập này không chỉ giúp phục hồi cơ chế bảo vệ đường hô hấp mà còn giúp bệnh nhân sớm tìm lại giọng nói tự nhiên.
Hiện nay, những tiến bộ trong kỹ thuật ngoại khoa và sự hỗ trợ của các thiết bị hiện đại như hệ thống giám sát dây thần kinh thanh quản (IONM) để định vị và kiểm tra tính toàn vẹn của dây thần kinh trước và sau khi cắt bỏ thùy giáp nhằm giảm thiểu tối đa biến chứng này và nâng cao chất lượng cuộc sống của người bệnh sau phẫu thuật.
4. Rò dịch dưỡng chấp
Biến chứng này thường xuất hiện trong các cuộc phẫu thuật ung thư tuyến giáp giai đoạn tiến triển có nạo vét hạch cổ (đặc biệt là vùng IV bên trái). Ống ngực bên trái thường đổ vào hội lưu tĩnh mạch cổ trong và tĩnh mạch dưới đòn. Do thành ống rất mỏng và dịch dưỡng chấp trong suốt khi bệnh nhân nhịn ăn, phẫu thuật viên rất dễ bỏ sót thương tổn trong mổ.
Triệu chứng: Dịch dẫn lưu có màu trắng đục như sữa, số lượng tăng lên đột ngột sau khi bệnh nhân bắt đầu chế độ ăn có chất béo.
Xử trí:
· Bảo tồn: Chế độ ăn kiêng chất béo tuyệt đối hoặc sử dụng Triglyceride chuỗi trung bình, băng ép vùng cổ.
· Can thiệp: Nếu dịch rò > 500ml/ngày hoặc điều trị bảo tồn thất bại sau 5-7 ngày, cần phẫu thuật lại để khâu thắt ống ngực hoặc sử dụng keo sinh học (Fibrin glue).
5. Thay đổi nội tiết
Suy giáp vĩnh viễn: Xảy ra ở 100% bệnh nhân cắt giáp toàn bộ và 5-25% bệnh nhân cắt thùy. Bệnh nhân cần được điều trị thay thế bằng Levothyroxine liều từ 1.6 – 1.8 µg/kg/ngày. Việc chỉnh liều dựa trên chỉ số TSH và đánh giá nguy cơ tái phát phải được thực hiện sau 6-8 tuần.
6. Nhiễm trùng và sẹo
Mặc dù tỷ lệ nhiễm trùng thấp (< 1%), nhưng việc quản lý sẹo (sẹo lồi, sẹo dính cơ) cần được chú trọng thông qua các liệu pháp vật lý và dược lý tại chỗ để đảm bảo chức năng vận động vùng cổ và tính thẩm mỹ.
KẾT LUẬN
Phẫu thuật tuyến giáp là một kỹ thuật an toàn nhưng đòi hỏi sự chính xác tuyệt đối về giải phẫu. Việc nhận diện sớm các dấu hiệu lâm sàng như tê bì chi, thay đổi âm sắc giọng nói hoặc sự sưng nề bất thường vùng cổ là yếu tố tiên quyết để giảm thiểu tỷ lệ tử vong và di chứng lâu dài. Sự phối hợp đa chuyên khoa giữa bác sĩ phẫu thuật, bác sĩ nội tiết và phục hồi chức năng là mô hình tối ưu để quản lý toàn diện bệnh nhân sau mổ.
TÀI LIỆU THAM KHẢO
- Bộ Y tế (2020), "Ung thư tuyến giáp", Hướng dẫn chẩn đoán và điều trị một số bệnh ung bướu (Ban hành kèm theo Quyết định số 1514/QĐ-BYT ngày 01/4/2020), Nhà xuất bản Y học, tr. 218-228.
- American Thyroid Association (ATA) Guidelines 2025.
- Textbook of Endocrine Surgery, 4th Edition
- NCCNClinical Practice Guidelines in Oncology (2025)-NCCN