CA LÂM SÀNG:
Điều trị ung thư phổi không tế bào nhỏ di căn, giai đoạn muộn tại Trung tâm Y học hạt nhân và Ung bướu - Bệnh viên Bạch Mai
GS. TS. Mai Trọng Khoa, PGS. TS. Phạm Cẩm Phương, PGS. TS. Phạm Văn Thái
ThS. Lê Quang Hiển, BSNT. Nguyễn Đức Long
Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai
Ung thư phổi (UTP) là một trong những loại bệnh ác tính phổ biến và là nguyên nhân gây tử vong do ung thư hàng đầu trên phạm vi toàn cầu. Theo thống kê của GLOBOCAN 2022, thế giới có khoảng 2,48 triệu ca mắc mới và 1,8 triệu người chết vì căn bệnh này, và tại Việt Nam, số liệu theo thứ tự tương ứng là 24,4 nghìn và 22,5 nghìn người. Trong đó 80-85% các trường hợp là UTP không tế bào nhỏ.
Đặc điểm của UTP giai đoạn tiến triển là thường di căn não (30 - 50%), di căn xương (20-30%),di căn hạch vùng (20-40%), di căn gan (20-25%),…
Sau đây chúng tôi xin giới thiệu một trường hợp lâm sàng bị ung thư phổi không tế bào nhỏ giai đoạn muộn di căn nhiều cơ quan được điều trị tại Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai.
Hành chính: Bệnh nhân nữ, sinh năm 1995,
Tiền sử: chưa phát hiện bệnh lý bất thường
Bệnh sử: Tháng 3/2019, bệnh nhân ở nhà xuất hiện đau đầu âm ỉ, buồn nôn nhiều, yếu nửa người phải, không co giật, không sốt, không khó thở, không đau ngực, PS: 1, đại tiểu tiện bình thường,được người nhà đưa vào bệnh viện Bạch Mai thăm khám và điều trị.
Sau khi nhập viện, bệnh nhân được tiến hành chụp MRI sọ não kịp thời, kết quả: Hình ảnh khối nhu mô thùy trán trái xâm lấn não thất bên bên trái , khối nhu mô thùy thái dương trái, theo dõi thứ phát.
Bệnh nhân được tiến hành khám, xét nghiệm, tầm soát toàn thân.
Kết quả trước điều trị:
+ Hình ảnh chụp cắt lớp vi tính lồng ngực: Khối u vùng rốn phổi trái, kích thước 3.0 x 3.2 cm, bờ không đều, ngấm thuốc mạnh sau tiêm.
+ Nội soi phế quản: Chít hẹp phế quản đỉnh trái. Hẹp phế quản gốc trái do đè ép từ ngoài vào.
Bệnh nhân đươc tiến hành sinh thiết qua nội soi phế quản, kết quả mô bệnh học là: Ung thư biểu mô tuyến; EGFR(-) ; PD-L1: 11%
+ Kết quả giải trình tự gen: Không phát hiện biến thể trên các gen khảo sát.
Kết luận chẩn đoán: Ung thư phổi trái loại biểu mô tuyến,di căn phổi, não, gan, T4N2M1, giai đoạn IV. EGFR (-); PD-L1: 11%
- Xét nghiệm các chất chỉ điểm u tại thời điểm chẩn đoán:
CEA (T3/2019): 50,78 ng/ml (Tăng cao)
Cyfra 21-1: 3,94 ng/ml
Bệnh nhân được chỉ định điều trị:
+ Nội khoa (chống phù não tích cực)
+ Xạ phẫu u não bằng gamma quay: liều 16 Gy
+ Hóa trị phác đồ: Pemetrexed – Carboplatin (Chu kỳ mỗi 3 tuần)
Pemetrexed 500 mg/m2 truyền tĩnh mạch ngày 1
Carboplatin 300 mg/m2 truyền tĩnh mạch ngày 1
Kết quả sau điều trị 3 chu kỳ
Đánh giá đáp ứng về mặt lâm sàng:
Sau 6 chu kỳ điều trị, bệnh nhân cải thiện đáp ứng tốt về mặt lâm sàng, chỉ điểm u giảm xuống dưới ngưỡng bình thường.
So sánh điều trị
Hình 1: Hình ảnh cắt lớp vi tính lồng ngực (nhu mô phổi)
Hình 2: Hình ảnh cắt lớp vi tính lồng ngực (trung thất)
Hình 3: Hình ảnh cắt lớp vi tính ổ bụng
Hình 4: Hình ảnh cộng hưởng từ sọ não
Dựa vào lâm sàng và hình ảnh học, chúng tôi đánh giá bệnh đáp ứng một phần, sau đó bệnh nhân tiếp tục hóa trị duy trì Pemetrexed 500mg/m2 truyền tĩnh mạch ngày 1, chu kỳ 21 ngày, liên tục kéo dài trong 5 năm.
Bệnh nhân được thăm khám định kỳ tại Trung tâm Y học hạt nhân và Ung bướu - Bệnh viện Bạch Mai, đánh giá lại tình trạng bệnh ung thư phổi qua triệu chứng lâm sàng, hình ảnh học và yếu tố rất quan trọng khác nữa đó là các chất chỉ điểm u (Marker u)
Bảng 1: Diễn biến nồng độ chất chỉ điểm u theo thời gian
Hình 5: Nồng độ CEA huyết thanh theo thời gian
Nồng độ chỉ điểm u CEA trong huyết thanh của bệnh nhân giảm mạnh sau 3 chu kỳ điều trị đầu tiên và dao động dưới ngưỡng trong giai đoạn điều trị duy trì liên tục kéo dài 6 năm.
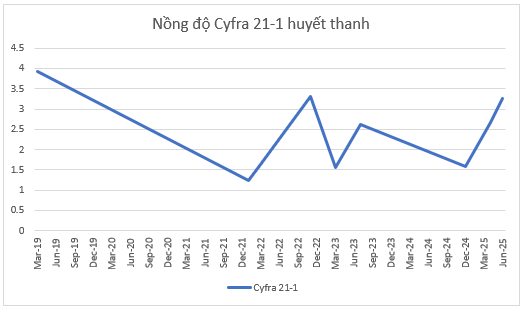
Hình 6: Nồng độ Cyfra 21-1 huyết thanh theo thời gian
Nồng độ chỉ điểm u Cyfra 21-1 giảm dần sau 6 chu kỳ điều trị đầu tiên và duy trì dao động trong khoảng 1.5 – 3, tuy nhiên, những chu kỳ gần đây, chất chỉ điểm u này đang có xu hướng tăng lên, dự đoán 1 tình trạng tái phát bệnh.
Tháng 5/2025, bệnh nhân xuất hiện tình trạng đau bụng âm ỉ, chướng bụng vừa, không buồn nôn, không nôn, không ghi nhận yếu liệt, không sốt, không khó thở, không đau ngực, đại tiểu tiện bình thường, vào Trung tâm Y học hạt nhân và Ung bướu Bệnh viện Bạch Mai điều trị tiếp.
Bệnh nhân được siêu âm ổ bụng:
Kết quả:
- Cạnh phải tử cung có 2 khối kích thước 35x49mm và khối hỗn hợp, trung tâm có phần dịch hóa, kích thước 47x46mm.
- Nhu mô gan tăng âm, gan trái có nốt giảm âm đường kính 21mm.
- Dịch tự do ổ bụng dày nhất 19mm.
Dựa vào những tổn thương nghi ngờ trên siêu âm, chúng tôi tiến hành chụp cộng hưởng từ vùng chậu:
Hình 7: Hình ảnh cộng hưởng từ vùng chậu
Buồng trứng phải có cấu trúc kích thước ~ 34x25 mm, trung tâm có ổ ngấm thuốc kém.
Nằm cạnh buồng trứng phải có khối kích thước ~ 51x47mm, trung tâm có tín hiệu dạng dịch.
Chất chỉ điểm u: HE4: 296.8 pmol/L; CA 12-5: 264 U/mL
Sau đó, chúng tôi tiến hành chọc dịch màng bụng làm xét nghiệm
Kết quả nhuộm hóa mô miễn dịch dịch màng bụng: Ung thư biểu mô tuyến di căn, nguyên phát tại phổi.
Sau đó, bệnh nhân đã được chẩn đoán: Ung thư phổi trái cT4N2M1 (di căn phổi, gan, não, phúc mạc), EGFR (-), PD-L1 11%; có chỉ định điều trị phác đồ hóa chất toàn thân.
- Paclitaxel 175 mg/m2 truyền tĩnh mạch ngày 1
- Carboplatin 300 mg/m2 truyền tĩnh mạch ngày 1
- Bevacizumab 15 mg/m2 truyền tĩnh mạch ngày 1
Chu kỳ mỗi 3 tuần, sau đó đánh giá lại.
Trong thời gian tới, bệnh nhân vẫn tiếp tục được điều trị, theo dõi đánh giá đáp ứng, phát hiện sớm các thay đổi bất thường để có kế hoạch điều trị kịp thời.
Lời bàn:
Trên đây là một ca lâm sàng về một bệnh nhân trẻ tuổi mắc ung thư phổi không tế bào nhỏ giai đoạn muộn di căn nhiều cơ quan trong đó có di căn não, biểu hiện ở người trẻ tuổi. Với người bệnh trẻ tuổi, thể trạng PS:1, gánh nặng khối u lớn, di căn não gây phù não diện rộng, bệnh nhân đã được thống nhất điều trị liệu pháp toàn thân phác đồ Pemetrexed – Carboplatin kết hợp xạ phẫu bằng dao gamma knife. Sau 6 chu kỳ, bệnh nhân đáp ứng một phần với điều trị, các triệu chứng lâm sàng cải thiện đáng kể, giảm kích thước u phổi, không còn ghi nhận được tổn thương di căn gan, không xuất hiện tổn thương mới.
Bệnh nhân được duy trì đơn trị hóa chất Pemetrexed liên tục trong 6 năm, giữ cho bệnh ổn định.
Sự phát triển của y học hiện đại đã mang đến nhiều hy vọng mới cho bệnh nhân ung thư phổi, loại mô bệnh học biểu mô tuyến bằng nhiều phương pháp tiến bộ. Tuy nhiên, phác đồ hóa chất Pemetrexed – Carboplatin vẫn đóng vai trò quan trọng, nền tảng vững chắc cho quá trình điều trị giúp kéo dài thời gian sống thêm cũng như thời gian bệnh không tiến triển.