GS.TS. Mai Trọng Khoa, Ths. Bs. Phạm Cẩm Phương, BSNT Bùi Quang Lộc
Trung tâm y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai
Bệnh cảnh: Ngày 21 tháng 8 năm 2013, Bệnh nhân Nguyễn B. Ch., nam, 73 tuổi, đến khám tại bệnh viện Bạch Mai vì lí do đau cẳng chân trái.
Bệnh sử: Bệnh nhân được chuyển đến Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai và được chẩn đoán ung thư biểu mô tuyến trực tràng thấp, T3 N0 M0. Tại đây, Bệnh nhân đã được điều trị hóa xạ trị đồng thời tiền phẫu (Capecitabine 825mg/m2 da; xạ trị gia tốc với liều 46 Gy); sau đó bệnh nhân được phẫu thuật Parks.
Mô bệnh học sau mổ là: ung thư biểu mô tuyến biệt hóa vừa, chưa di căn hạch. Sau mổ, bệnh nhân được điều trị hóa chất với phác đồ FOLFOX4: 12đợt và tái khám định kì 3 tháng /lần.
Đợt này, trước khi vào viện 7 ngày, bệnh nhân xuất hiện đau và sưng nề nhẹ vùng bắp chân trái, hạn chế vận động.
Khám lúc vào viện: bệnh nhân tỉnh; chân trái sưng nhẹ, hạn chế vận động, đầu chi hồng, không đau ngực, không khó thở. Có dấu hiệu Homans: đau khi gấp mặt mu của bàn chân vào cẳng chân. Mạch mu chân, mạch chày sau, mạch kheo chân trái bắt được.
Mạch : 76 lần/phút; Huyết áp : 160/100mmHg. Nghe tim đều 76 lần/phút; T1, T2 rõ; không có tiếng bệnh lí. Rì rào phế nang rõ, không rales. Các dấu hiệu khác chưa phát hiện gì đặc biệt.
Chẩn đoán sơ bộ lúc đầu: Theo dõi huyết khối tĩnh mạch chi dưới bên trái, trên bệnh nhân ung thư trực tràng thấp T3N0M0 đã phẫu thuật, xạ trị, hóa chất/ Cao huyết áp
Bệnh nhân được điều trị ngay với:
- Amlor 5mg, 1 viên/ngày
- Efferalgan codeine, uống 1 viên khi đau, ngày 3 viên
Ngày 22 tháng 8 năm 2013, bệnh nhân đã được siêu âm Doppler tĩnh mạch chi dưới thấy hình ảnh: tĩnh mạch đùi chung và tĩnh chậu ấn xẹp không hoàn toàn, có ít dòng chảy lưu thông;
Hình 1. Hình ảnh siêu âm Doppler mạch chi dưới bên trái
Kết luận: Huyết khối bán phần tĩnh mạch đùi chung và tĩnh mạch chậu trái.
Điện tâm đồ: nhịp xoang đều, 78 chu kì/ phút, trục trung gian.
Xét nghiệm máu:
Xét nghiệm công thức máu: Hồng cầu 3,69 T/l; Hemoglobin 113 g/l; Bạch cầu 8,97 G/l; Tiểu cầu: 370 G/l.
Xét nghiệm sinh hoá máu: chức năng gan thận trong giới hạn bình thường. CEA: 3,14 ng/ml.
Đông máu cơ bản: INR 1,29.
Siêu âm tim: chức năng tâm thu thất trái trong giới hạn bình thường; tăng áp lực động mạch phổi nhẹ (45 mmHg)
Bệnh nhân được chụp cắt lớp vi tính lồng ngực cho thấy hình ảnh dày tổ chức kẽ thùy dưới phổi phải, không thấy tổn thương di căn
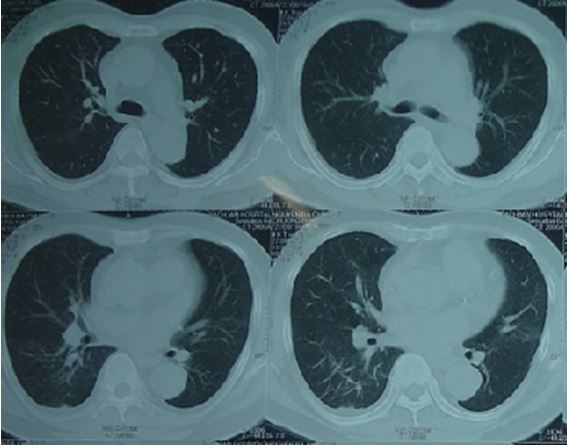
Hình 2. Hình ảnh chụp cắt lớp vi tính (CT) lồng ngực
Trên hình ảnh cắt lớp vi tính ổ bụng: không có hình ảnh tái phát, di căn
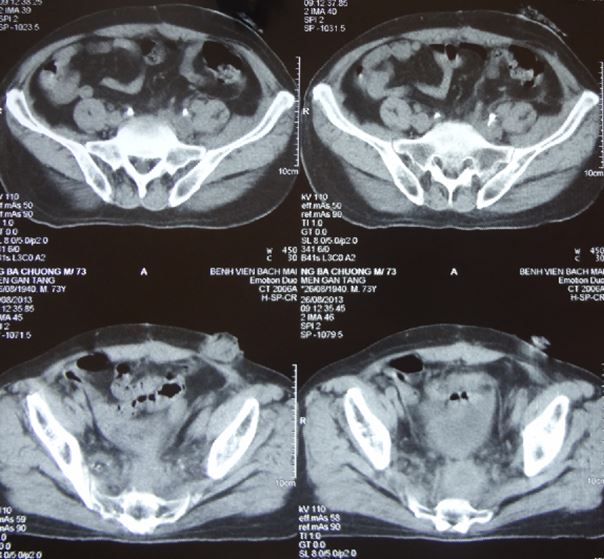
Hình 3. Hình ảnh chụp cắt lớp vi tính (CT) ổ bụng
Nội soi đại tràng: không thấy hình ảnh u tái phát
Chẩn đoán xác định: Huyết khối tĩnh mạch sâu chi dưới/ Ung thư trực tràng thấp đã hóa-xạ trị, phẫu thuật, hoá chất/Cao huyết áp
Bệnh nhân đã được hội chẩn với các bác sĩ Viện Tim Mạch Quốc Gia và được được điều trị:
1. Lovenox 0,4 ml x 2 bơm, tiêm dưới da bụng ngày 2 lần cách nhau 12h, trong 10 ngày
2. Sintrom 4 mg x ¼ viên uống hàng ngày
3. Daflon 500mgx 2 viên/ ngày, chia 2 lần trong 30 ngày
4. Amlor 5mg, 1 viên/ngày
5. Efferalgan codeine, viên, uống 1 viên khi đau, ngày 3 viên
Sau 2 ngày bệnh nhân được xét nghiệm lại đông máu cơ bản: INR là 1,61.
Chúng tôi tăng liều luân phiên ¼ viên và ½ viên.
Sau 1 ngày xét nghiệm lại đông máu cơ bản cho thấy INR là 2,31.
Bệnh nhân tiếp tục được duy trì liều như trên và kiểm tra sau 24 giờ thì INR là 2,47.
Bệnh nhân được điều trị tiếp tục tại TRung tâm Y học hạt nhân và ung bướu, bệnh viện Bạch Mai trong 14 ngày.
Sau đó bệnh nhân được cho ra viện và uống thuốc duy trì với liều ½ viên và ¼ viên xen kẽ nhau; và uống Amlor 5mg, 1 viên/ngày.
Bệnh nhân được hẹn khám lại sau 1 tháng.
Hiện tại: sau 1 tháng, bệnh nhân hết đau chân trái, không sốt, đi lại được
Trên hình ảnh siêu âm doppler mạch chi dưới bên trái hết hình ảnh huyết khối tĩnh mạch.
Hướng điều trị tiếp:
Bệnh nhân tiếp tục được dùng thuốc hạ huyết áp (Amlor 5mg, 1 viên/ngày) và uống duy trì Sintrom (với liều ½ viên và ¼ viên xen kẽ nhau) hàng ngày và kéo dài.
Tuy nhiên bệnh nhân cần được tái khám đình kỳ để theo dõi sự tái phát, di căn của bệnh ung thư trực tràng và đánh giá tình trạng huyết khối, chức năng đông máu và huyết áp của bệnh nhân.
Vài nét về huyết khối tĩnh mạch sâu và ung thư
Huyết khối tĩnh mạch sâu gặp trong nhiều bệnh lí nội khoa, ngoại khoa, sản khoa,…và ngày càng được nhắc đến nhiều ở các bệnh nhân ung thư. Armand Trouseau là người đầu tiên mô tả huyết khối tĩnh mạch trong ung thư từ năm 1865. Theo một số nghiên cứu tỉ lệ bệnh nhân ung thư có huyết khối tĩnh mạch sâu hoặc nhồi máu phổi có thể 20%. Trong đó các loại ung thư phổi, đường tiêu hoá, thận, vú và tiền liệt tuyến là những loại ung thư có nguy cơ hình thành huyết khối cao nhất.
Chẩn đoán huyết khối tĩnh mạch sâu:
Chẩn đoán thuyên tắc-huyết khối dựa vào nguy cơ bị huyết khối tĩnh mạch, các triệu chứng lâm sàng và các xét nghiệm cận lâm sàng.
Theo Geerts và cs thì bản thân bệnh lí ung thư (đang tiến triển hay tiềm ẩn), các biện pháp can thiệp và điều trị ung thư: như phẫu thuật, xạ trị, hoá trị, các thủ thuật xâm lấn,…đều là các yếu tố nguy gây bệnh.
Các triệu chứng lâm sàng bao gồm: các bất thường xảy ra ở một bên chân trong trường hợp điển hình: đau chân, đau khi sờ vào bắp chân, có thể tìm thấy thừng tĩnh mạch (tư thế gập chân một nửa), dấu hiệu Homans: đau khi gấp mặt mu của bàn chân vào cẳng chân, tăng cảm giác nóng tại chỗ, tăng thể tích bắp chân (đo chu vi bắp chân và đùi mỗi ngày), Phù mắt cá chân, han chế vận động thụ động cẳng chân, giãn tĩnh mạch nông, thay đổi màu sắc chân.
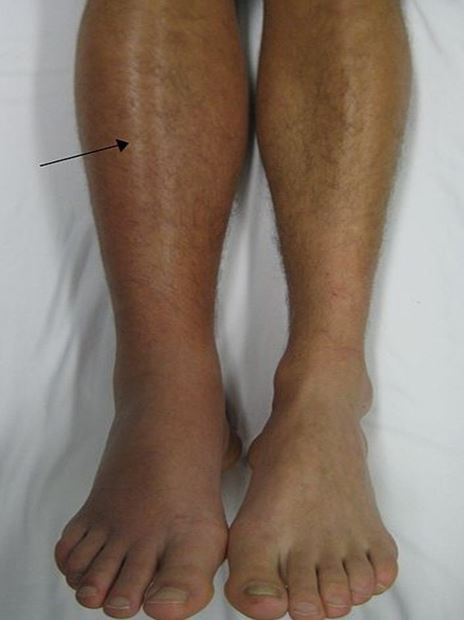
Hình 4. Hình ảnh chân bệnh nhân bị khối tĩnh mạch sâu chi dưới bên phải.
Các triệu chứng cận lâm sàng:
+ Xét nghiệm D-Dimer: D-dimer là sản phẩm thoái hóa fibrin. D-dimer dương tính không đặc hiệu gặp trong nhiều bệnh lí khác nhau : thuyên tắc huyết khối tĩnh mạch, đông máu nội mạch rải rác, chấn thương, nhiễm trùng,..
+ Siêu âm Doppler mạch chi: dấu hiệu chẩn đoán huyết khối tĩnh mạch sâu bao gồm: không thể ép xẹp các tĩnh mạch và/hoặc nhìn thấy huyết khối trong lòng mạch. Huyết khối có thể trống âm, giảm âm hoặc tăng âm.
+ Chụp tĩnh mạch với chất cản quang là phương pháp đáng tin cậy nhưng ngày càng ít được thực hiện do nhiều biến chứng như dị ứng và gây tạo cục huyết khối sau khi chụp (khoảng 2%).
Điều trị
Đối với bệnh nhân ung thư song song với việc điều trị bệnh ung thư, cần phải điều trị kết hợp huyết khối tĩnh mạch, nhồi máu phổi.
Các thuốc chống đông được chỉ định ngay khi chẩn đoán xác định; Thuốc kháng Vitamin K đường uống được dùng phối hợp ngay. Thời gian điều trị ít nhất 5 ngày tới khi kết quả xét nghiệm INR đạt ngưỡng được từ 2,0 đến 3,0 trong vòng 24 giờ; sau đó duy trì trong mọi giai đoạn điều trị. Điều trị chống đông bằng kháng vitamin K hoặc Heparin trọng lượng phân tử thấp nên được chỉ định kéo dài (vô hạn định).
Heparine
Trong thực tế lâm sàng, các thuốc chống đông hay được sử dụng là các Heparine trọng lượng phân tử thấp (TLPTT), tiêm dưới da với liều dùng được tóm tắt trong bảng sau:
Các heparine TLPT thấp phổ biến | Liều khuyến cáo | Cách dùng |
Enoxaparin | 1,0 mg/kg | tiêm dưới da 2 lần/ngày |
Enoxaparin | 1,5 mg/kg | tiêm dưới da 1 lần/ngày |
Nadroparin | 0,1 ml/kg | tiêm dưới da 2 lần/ngày |
Tinzaparin | 175 UI anti-Xa/kg | tiêm dưới da 1 lần/ngày |
Ngoài ra các Heparine không phân đoạn cũng áp dụng trong một vài trường hợp nhất định như bệnh nhân có nguy cơ cao chảy máu, những trường hợp chỉ định thuốc tiêu sợi huyết, đặt màng lọc tĩnh mạch chủ dưới hoặc phẫu thuật lấy huyết khối…
Thuốc kháng vitamin K (Wafarin hay Acenocoumarol)
Ngăn cản quá trình gamma carboxyl hóa yếu tố II, VII, IX, X. Được kết hợp với các thuốc Heparine hoặc các pentasaccharide ngay khi có chẩn đoán xác định cho đến khi đạt được INR từ 2,0 đến 3,0; sau đó được uống duy trì vô thời hạn ở bệnh nhân ung thư.
Các Pentasaccharide
Đây là các yếu tố ngăn chặn sự tổng hợp yếu tố Xa. Hiệu quả và tác dụng của nhóm này tương đương các thuốc Heparine trọng lượng phân tử thấp: Fondaparinux (biệt dược: Arixtra). Hiện nay đã có Idraparinux (pentasaccharide có tác dụng dài hơn và chỉ cần tiêm 1 mũi 1 tuần)
Phẫu thuật lấy huyết khối tĩnh mạch :
Được chỉ đinh khi bị huyết khối tĩnh mạch cấp vùng đùi chậu, triệu chứng < 7 ngày, toàn trạng tốt, tiên lượng sống ≥ 1 năm. Sau khi phẫu thuật, bệnh nhân được khuyến cáo điều trị chống đông với liều và thời gian tương tự như ở bệnh nhân không điều trị bằng phẫu thuật.
Đặt lưới lọc tĩnh mạch chủ dưới:
Chỉ định trong trường hợp huyết khối tĩnh mạch sâu chi cấp đoạn gần và/hoặc thuyên tắc phổi cấp nhưng không sử dụng được liệu pháp chống đông do nguy cơ chảy máu cao. Ngay khi nguy cơ chảy máu giảm hoặc được giải quyết, nên điều trị ngay liệu pháp chống đông thường quy.
Phòng bệnh
Phòng huyết khối tĩnh mạch sâu chi bao gồm các biện pháp cơ học: băng quấn áp lực/tất chun áp lực trong y khoa; các biện pháp dự phòng bằng thuốc: Heparin trọng lượng phân tử thấp, Heparin chuẩn, kháng vitamin K, các pentasaccharide.
Việc dự phòng một cách hệ thống bằng thuốc luôn đặt ra ở nhóm bệnh nhân sau phẫu thuật, nằm bất động tại giường. Đối với nhóm sử dụng hoá chất hay các hoormon trong điều trị ung thư thì tùy từng trường hợp cụ thể mà các bác sỹ sẽ chỉ định dùng thuốc chống đông phù hợp.
Tóm lại, đối với các bệnh nhân ung thư, trong và sau quá trình điều trị bệnh cần phải lưu ý đến bệnh lý huyết khối tĩnh mạch. Những bệnh nhân có huyết khối tĩnh mạch sâu cần được thăm khám sàng lọc bệnh ung thư và tìm nguyên nhân gây huyết khối tĩnh mạch.