- Bệnh cảnh:
- Bệnh nhân Nguyễn Thị H., nữ, 42 tuổi
- Địa chỉ: Văn Điển – Thanh Trì – Hà Nội
- Nghề nghiệp: cán bộ
- Ngày vào viện: 15/11/2013
- Lý do vào viện: đau ngực phải, đau vùng xương chậu phải
- vBệnh sử: Bệnh diễn biến 3 tuần trước khi vào vào viện, bệnh nhân xuất hiện đau ngực phải, đau âm ỉ liên tục. Kèm theo bệnh nhân có đau vùng xương chậu bên phải, đau tăng khi vận động.
Bênh nhân vào Bệnh viện Bạch Mai, khám hô hấp phát hiện dịch màng phổi phải, chọc dẫn lưu dịch màng phổi và làm xét nghiệm khối tế bào (Cell block) dịch màng phổi phải. Kết quả: ung thư biểu mô tuyến. Bệnh nhân được chuyển vào Trung tâm y học hạt nhân và Ung bướu, Bệnh viện Bạch mai để điều trị.
- Tiền sử:
- Tiền sử bản thân: trào ngược thực quản-dạ dày,
- Không có tiền sử dị ứng
- Không hút thuốc lá.
- Tiền sử gia đình: chưa phát hiện gì đặc biệt
- Khám lúc vào viện:
- Bệnh nhân tỉnh, tiếp xúc tốt
- Thể trạng tốt, chiều cao: 162 cm, cân nặng: 52 kg
- Đau âm ỉ vùng lưng, đau xương chậu bên phải, mức độ đau: 7-8/10 điểm
- Hạn chế vận động nhiều, khó khăn khi làm việc hàng ngày
- Khó thở khi gắng sức
- Da niêm mạc hồng
- Hạch ngoại vi không sờ thấy
- Hội chứng 3 giảm đáy phổi phải
- Nhịp tim 80 chu kỳ/phút, không có tiếng bệnh lý, T1 T2 rõ
- Cơ quan bộ phận khác chưa phát hiện gì đặc biệt
- Xét nghiệm cơ bản lúc vào viện:
- Công thức máu: trong giới hạn bình thường với: Hồng cầu: 4,43 (T/l); Hemoglobin:130 (g/l). Bạch Cầu: 5,71 (G/l); Bạch cầu đa nhân trung tính: 3,49 (g/l). Tiểu cầu: 250 (G/l)
- Sinh hóa máu: chức năng gan, chức năng thận trong giới hạn bình thường (Ure: 4,6 mmol/l. Creatinin: 85 micromol/l. GOT: 33 U/l. GPT: 36 U/l)
- Chất chỉ điểm ung thư (Tumor markers): CEA: 306,3 (ng/ml). Cyfra 21-1: 0,99 (ng/ml)
- Vi sinh: HbsAg (-), HIV (-)
- Đông máu cơ bản: bình thường
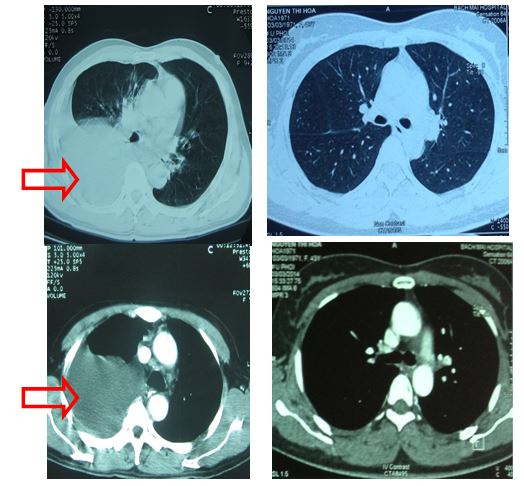
- Chụp cắt lớp vi tính lồng ngực: Hình ảnh tràn dịch màng phổi phải, hạch trung thất (hình 1a)
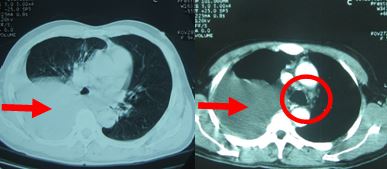
Hình 1a: Hình ảnh chụp cắt lớp vi tính lồng ngực thấy tràn dịch khoang màng phổi phải (đầu mũi tên đỏ), khó đánh giá hạch trung thất (trong vòng tròn đỏ).
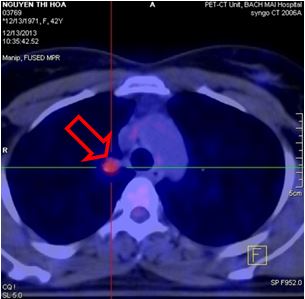
Hình 1b: Trên hình ảnh PET/CT sau 1 tháng điều trị thấy hạch trung thất kích thước 0,9 cm, max SUV=2,8 (đầu mũi tên đỏ), do bệnh nhân không chụp PET/CT trước điều trị nên khó đánh giá hạch trung thất mới xuất hiện sau điều trị hay hạch nhỏ đi sau điều trị, giả thiết hạch nhỏ đi sau điều trị phù hợp hơn do trên phim chụp CT ngực 64 dãy sau 5 tháng điều trị (xem hình số 10) không còn thấy hạch trung thất.
- Nội soi phế quản: không thấy u trong lòng phế quản (hình 2)
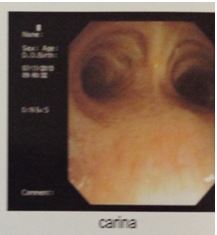
Hình 2: Hình ảnh nội soi phế quản cho thấy không có u trong lòng phế quản
- Nội soi đại tràng: bình thường (hình 3)
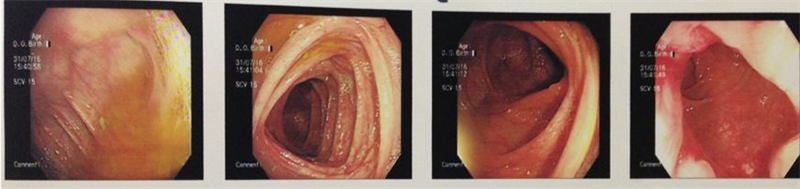
Hình 3: Hình ảnh nội soi đại tràng cho thấy đại tràng hoàn toàn bình thường
- Chụp cộng hưởng từ sọ não: không thấy hình ảnh bất thường (hình 4)
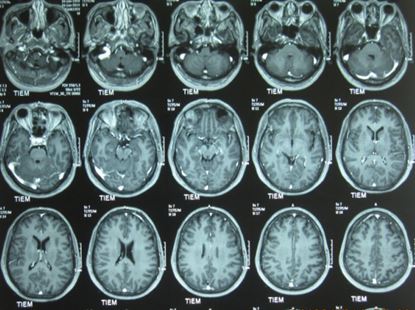
Hình 4: Hình ảnh chụp cộng hưởng từ sọ não bình thường
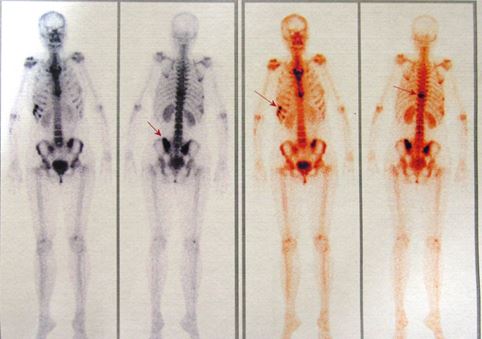
- Xạ hình xương:
- Tăng hoạt độ phóng xạ tại đốt sống ngực 10, khớp cùng chậu hai bên (hình 5)
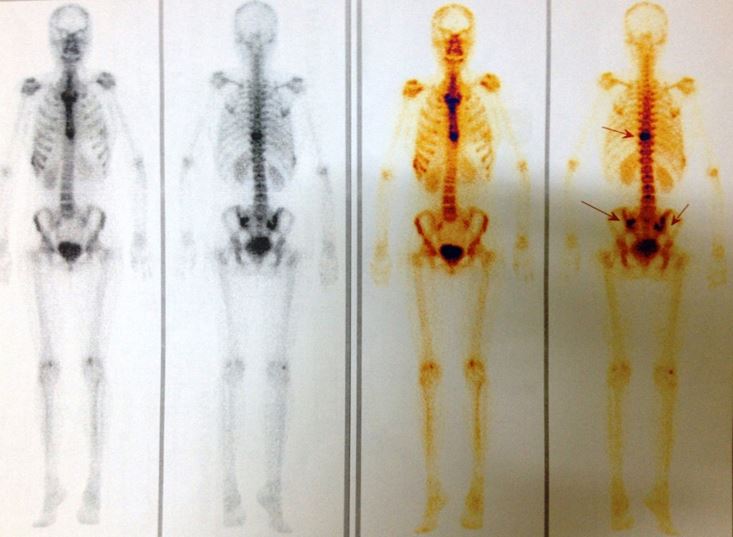
Hình 5: Trên xạ hình xương thấy hình ảnh tăng hoạt độ phóng xạ (đầu mũi tên) tại đốt sống ngực 10 và khớp cùng chậu hai bên.
- vChụp cắt lớp vi tính ổ bụng:
- Hình ảnh tràn dịch màng phổi phải (đã giảm hơn trước sau khi chọc tháo dịch màng phổi)
- Nang lách kích thước 20mm
- Không thấy tổn thương di căn gan, tuyến thượng thận
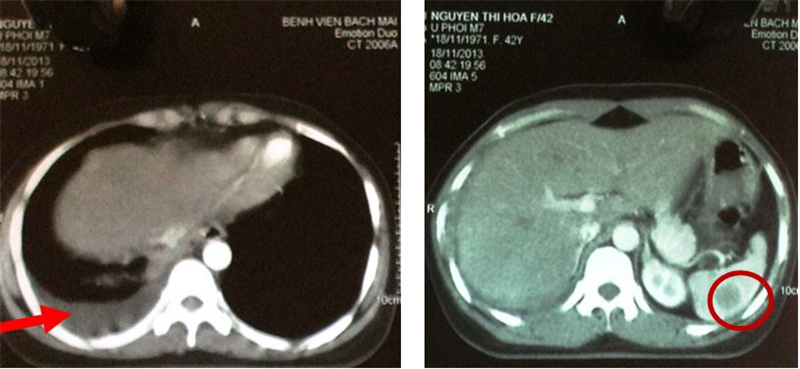
Hình 6: Hình ảnh trên CT ổ bụng cho thấy dịch khoang màng phổi phải (mũi tên đỏ), nang lách kích thước 20 mm (trong vòng tròn đỏ).
- vSiêu âm ổ bụng: nang lách, kích thước 20mm
- vNội soi thực quản-dạ dày: viêm dạ dày
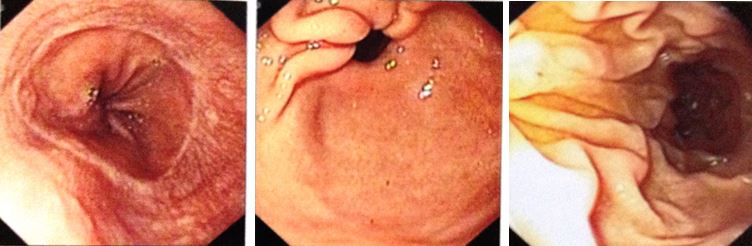
Hình 7: nội soi dạ dày có hình ảnh viêm dạ dày
- Tóm lại:
- Bệnh nhân nữ, 42 tuổi vào viện vì đau ngực phải và đau vùng xương chậu phải, hạn chế vận động
- Chẩn đoán xác định: Ung thư phổi phải di căn hạch trung thất, màng phổi, xương (TxN2M1)
- Hướng xử trí: xét nghiệm đột biến EGFR
- Trong thời gian chờ kết quả xét nghiệm bệnh nhân được điều trị bằng các thuốc giảm đau, điều trị giảm đau bằng P -32 liều 7mCi và điều trị thuốc chống huỷ xương: Zometa 4mg, mỗi 3 tuần.
- Bệnh nhân được chỉ định chụp PET/CT nhằm mục đích đánh giá giai đoạn bệnh và mô phỏng lập kế hoạch xạ trị giảm đau xương nhưng bệnh nhân từ chối.
- Kết quả xét nghiệm đột biến EGFR: phát hiện thấy đột biến gen LREA trên exon 19 của gen EGFR.
- Mô bệnh học: Ung thư biểu mô tuyến có đột biến gen EGFR.
- Xử trí: Bệnh nhân được điều trị thêm với Iressa 250 mg x 1v, uống hàng ngày.
ĐÁNH GIÁ KẾT QUẢ ĐIỀU TRỊ
- Lâm sàng
- Tác dụng phụ của Irssesa:
- Sau khi sử dụng Iressa 7-10 ngày bệnh nhân xuất hiện nổi ban da ở mặt.
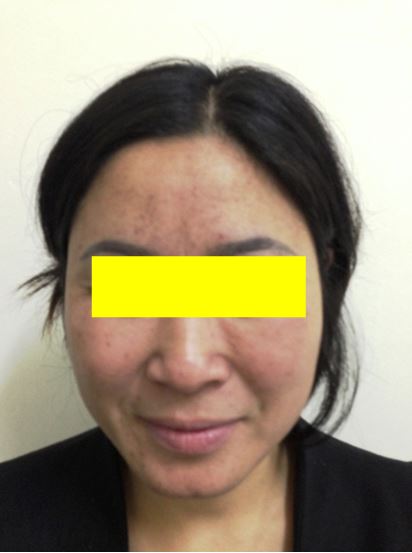
Hình 8: Tác dụng phụ nổi ban da của Gefitinib (Iressa)
- Những ngày đầu sau khi uống P-32 và truyền chống hủy xương bệnh nhân đau nhiều hơn. Nhưng sau đó triệu chứng đau giảm dần
- Kiểm soát đau theo bậc thang giảm đau của WHO: Bệnh nhân dùng thuốc giảm đau không steroid và sau điều trị liều thuốc giảm dần
- Sau khoảng 1 tháng bệnh nhân không còn triệu chứng đau, có thể sinh hoạt, làm việc bình thường.
- Bệnh nhân không còn đau ngực, không khó thở
- Rì rào phế nang hai phổi rõ, không rales
- Cận lâm sàng:
- Xét nghiệm cơ bản sau điều trị 5 tháng:
- Công thức máu: trong giới hạn bình thường với Hồng cầu: 4,14 (G/l); Hemoglobin:128 (g/l). Tiểu cầu: 281 (G/l). Bạch cầu: 6,38 (G/l); bạch cầu đa nhân trung tính: 3,71 (g/l).
- Sinh hóa máu: chức năng gan (GOT: 24 U/l. GPT: 28 U/l); chức năng thận (Ure: 4,8 mmol/l. creatinin: 85 micromol/l) trong giới hạn bình thường.
- Không có tác dụng phụ trên hệ tạo máu
- Không ảnh hưởng lên chức năng gan, chức năng thận
- Chụp PET/CT sau điều trị 1 tháng:
- Nhu mô hai phổi không thấy tổ chức hấp thu F-18 FDG bất thường, không thấy tràn dịch màng phổi.
- Hạch rốn phổi phải đường kính 0,9cm, tăng hấp thu F-18 FDG, max SUV=2,8.
- Xương chậu phải tăng hấp thu F-18 FDG, max SUV=6,17
- Hình khuyết xương thân D10 không tăng hấp thu F-18 FDG
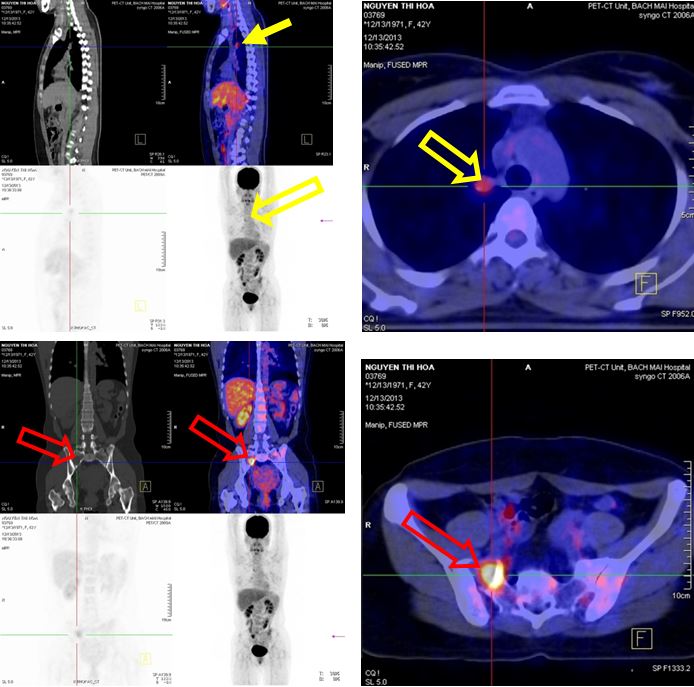
Hình 9: Hình ảnh PET/CT sau điều trị 1 tháng cho thấy hạch trung thất kích thước 0,9 cm tăng hấp thu F18-FDG với max SUV=2,8 (đầu mũi tên vàng), xương chậu phải tăng hấp thu F18-FDG với max SUV=6,17 (đầu mũi tên đỏ)
- Chất chỉ điểm khối u: CEA
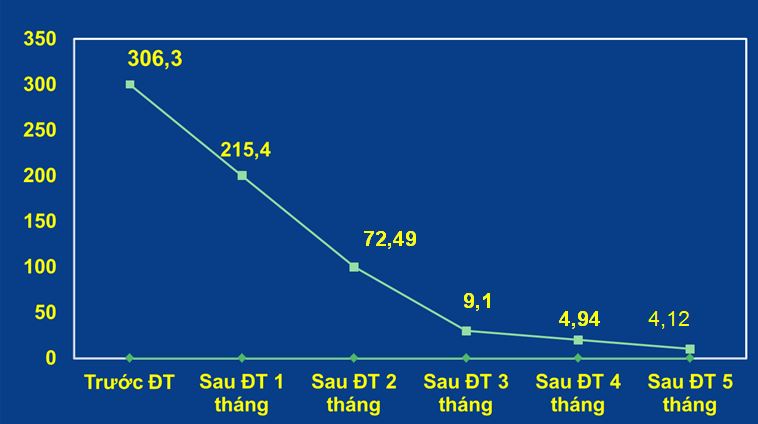
Biểu đồ 1: Chỉ số CEA giảm dần sau mỗi đợt uống thuốc Iressa
Biểu đồ 2: Chỉ số Cyfra 21-1 trong giới hạn bình thường trong quá trình điều trị
- Chụp cắt lớp vi tính 64 dãy lồng ngực sau 5 tháng điều trị:
- Không thấy bất thường trên phim cắt lớp vi tính 64 dãy lồng ngực
- Không thấy hạch trung thất
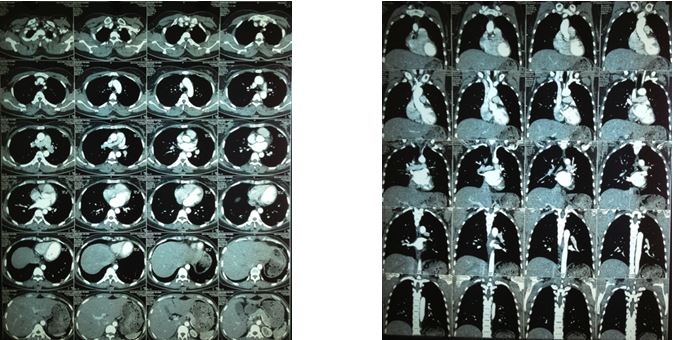
Hình 10: Hình ảnh cắt lớp vi tính 64 dãy lồng ngực sau 5 tháng điều trị không thấy tổn thương ở phổi và không phát hiện hạch trung thất.
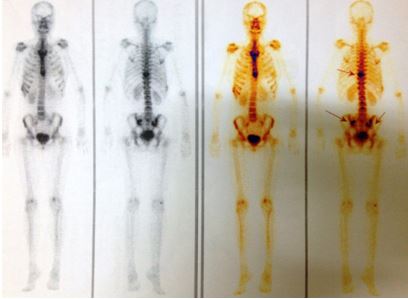
- Xạ hình xương (sau 5 tháng điều trị): Tăng hoạt độ phóng xạ tại đốt sống ngực số 10, cung trước xương sườn 9,10; xương chậu bên trái (đầu mũi tên hình 11)
Hình 11: Xuất hiện thêm tổn thương xương sườn trên xạ hình xương (bệnh nhân bị va đập vào vùng mạn sườn phải do tai nạn trước khi làm xét nghiệm xạ hình xương)
So sánh trước và sau điều trị:
Trước điều trị: ho, đau ngực phải, đau vùng cột sống lưng, đau vùng xương chậu phải, khó thở khi gắng sức
Sau điều trị: không ho, không đau ngực, không đau vùng lưng, hết đau vùng xương chậu phải, không khó thở
Trước điều trị: Tràn dịch màng phổi phải (mũi tên đỏ). Sau điều trị: không thấy tràn dịch màng phổi phải
Sau 1 tháng điều trị: còn hạch rốn phổi phải,kích thước: 0,9 cm (vòng tròn vàng)
Sau 5 tháng điều trị: không còn hạch rốn phổi
Xạ hình xương trước điều trị: tăng hoạt độ phóng xạ (đầu mũi tên) tại đốt sống ngực 10 và khớp cùng chậu hai bên
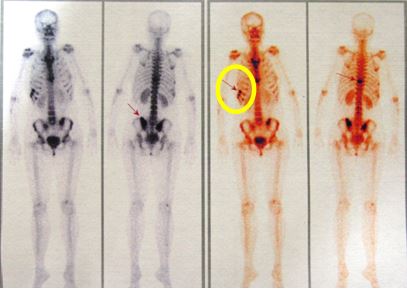
Xạ hình xương sau điều trị: Tăng hoạt độ phóng xạ tại đốt sống ngực số 10, cung trước xương sườn 9,10; xương chậu bên trái (đầu mũi tên hình 11).
Hình ảnh tăng hoạt độ phóng xạ tại cung trước xương sườn 9,10 tương ứng với vị trí va đập trước khi làm xạ hình xương (vòng tròn vàng).
KẾT LUẬN
- Bệnh đáp ứng một phần
- Các triệu chứng lâm sàng được cải thiện tốt
- Không còn triệu chứng đau tại vùng di căn xương
- Không khó thở, không đau ngực
- Sinh hoạt và làm việc bình thường
- Nổi mụn trên da
- Không có tác dụng phụ trên tủy xương, gan, thận
Cập nhật một số kiến thức về điều trị bước 1 bệnh ung thư phổi không tế bào nhỏ giai đoạn III, IV có đột biến EGFR:
Ung thư phổi không tế bào nhỏ đang là bệnh ung thư đứng hàng số 1 về tỉ lệ mới mắc tại Việt Nam, bệnh nhân thường vào viện khi bệnh ở giai đoạn muộn (giai đoạn III, IV). Điều trị toàn thân là hướng điều trị chủ yếu, bao gồn: hóa chất, xạ trị triệu chứng, sinh học. Lựa chọn và lập kế hoạch điều trị phụ thuộc thể trạng, giai đoạn bệnh và mô học của từng bệnh nhân.
Điều trị hóa chất phù hợp với bệnh nhân thể trạng khỏe, loại biểu mô tuyến có hoặc không có đột biến gen EGFR, ung thư loại tế bào vảy… Phác đồ hóa chất có nhóm Platinum đem lại thời gian sống thêm không tiến triển và thời gian sống thêm toàn bộ cao hơn so với các phác đồ khác trong nhiều nghiên cứu đã được công bố.
Điều trị sinh học: thuốc điều trị đích ức chế enzyme tyrosin kinanse (TKIs) hoặc chất ức chế tăng sinh mạch (anti-VEGF, Bevacizumab). Nhóm thuốc TKIs là lựa chọn bước 1 với bệnh nhân ung thư biểu mô tuyến có đột biến EGFR, đặc biệt là đột biến tại các exon 19 và 21 sẽ làm tăng sự nhạy cảm của thuốc, trong một số nghiên cứu cho thấy đột biến tại exon 20 có thể gây kháng thuốc, những trường hợp này hóa chất là sự lựa chọn thích hợp. Những bệnh nhân phát hiện có đột biến gen EML4-ALK, có thể dùng thuốc crizotinib. Ở nhóm bệnh nhân không có đột biến gen, nếu không phải biểu mô vảy thì có thể điều trị hóa chất phối hợp với Bevacizumab.
Nhiều nghiên cứu đã nghiên cứu: sử dụng hóa chất hoặc TKIs điều trị bước một và chuyển sang bước 2 khi bệnh tiến triển (2 loại đảo chỗ cho nhau), kết quả cho thấy nhóm bệnh nhân được điều trị TKIs bước 1 rồi hóa chất bước 2 có kết quả tốt hơn. TKIs là lựa chọn bước 1 trong điều trị ung thư phổi không tế bào nhỏ giai đoạn tiến triển tại chỗ hoặc di căn có đột biến gen EGFR tại exon 19 và 21.
Điều trị triệu chứng: thường là điều trị đau do di căn xương, điều trị giảm nhẹ triệu chứng do khối u di căn lên não. Trong trường hợp lâm sàng trên, bệnh nhân có triệu chứng đau do di căn xương, mức độ đau 8/10. Ngoài những thuốc điều trị như chống hủy xương, thuốc giảm đau, thì ngành y học hạt nhân có phương pháp uống P-32 để điều trị đau do ung thư di căn xương. Hiệu quả của uống P-32 là rất rõ ràng qua ca lâm sàng ở trên. Vấn đề đặt ra là thời điểm nào uống P-32? Khi bệnh nhân chưa xuất hiện đau thuốc có hiệu quả không?
P-32 là một chất phóng xạ phát tia beta, có tác dụng tiêu diệt tế bào ung thư và ngắt đường dẫn truyền cảm giác đau. Tác dụng giảm đau của P-32 xuất hiện sau từ 7-10 ngày và kéo dài từ 1-3 tháng. Mặc dù vai trò chính của P-32 là giảm đau nhưng nhiều khuyến cáo khuyên rằng nên điều trị chủ động chứ không nhất thiết chờ đợi tới khi có triệu chứng đau xương. Tác dụng phụ của P-32 chủ yếu lên hệ tạo máu (tủy xương, lách), suy gan, suy thận. Vì vậy cần đánh giá bilan toàn thân trước khi cho bệnh nhân uống P-32. Khi dùng phối hợp P-32 và các thuốc chống hủy xương cần lưu ý không dùng đồng thời tại cùng một thời điểm để tránh những tác dụng phụ nặng nề, tương tác thuốc. Thông thường hai loại thuốc được dùng cách nhau khoảng 1 tuần (7-10 ngày).