GS. TS. Mai Trọng Khoa, TS. Phạm Cẩm Phương, BSNT. Nguyễn Đức Luân
Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai
- Bệnh nhân tỉnh
- Thể trạng tốt: chiều cao: 170 cm, cân nặng: 76 kg
- Da niêm mạc hồng
- Nuốt vướng, nuốt nghẹn, ăn được cháo, sữa
- Hạch ngoại vi không sờ thấy
- Các cơ quan bộ phận khác chưa phát hiện gì đặc biệt
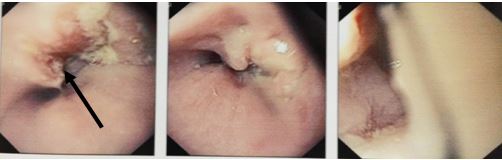
Hình 1: Hình ảnh nội soi dạ dày có hình ảnh u sùi loét 1/3 giữa thực quản-viêm dạ dày
- Siêu âm ổ bụng: có hình ảnh của sỏi thận trái
- Xét nghiệm công thức máu: trong giới hạn bình thường với Hồng cầu: 5,02T/l; Hb; 141g/l; Bạch cầu: 7,28 G/l; Bạch cầu trung tính: 3,21 G/l. Tiểu cầu: 186 G/l
- Xét nghiệm sinh hóa máu: chức năng gan, chức năng thận trong giới hạn bình thường (Ure: 4,1mmol/l. Glucose: 5,6 mmol/l. Creatinin: 82 micromol/l. AST: 29U/l. ALT: 35U/l). CEA: 3,59
- Bệnh nhân được chụp cắt lớp vi tính lồng ngực: Kết quả cho thấy
Dày không đều thành thực quản đoạn 1/3 giữa dưới, lồi vào trong lòng gây hẹp lòng thực quản, không đánh giá được hạch trung thất.
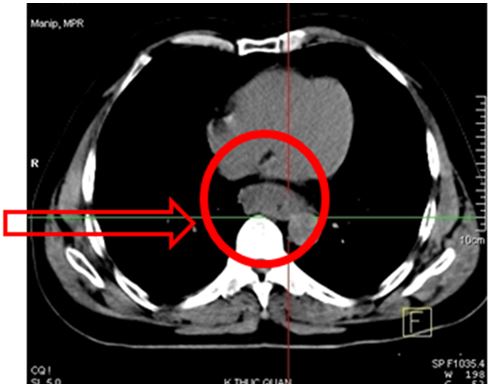
Hình 2. Hình ảnh khối u 1/3 giữa thực quản, gây hẹp lòng thực quản
Bệnh nhân được chỉ định chụp PET/CT để đánh giá tình trạng u, hạch, di căn xa
- Kết quả chụp PET/CT vào tháng 6/2013:
- Tổn thương tăng hấp thu FDG mạnh đoạn thực quản 1/3 giữa, max SUV 10,72, kích thước 3x4,6x6,7 (cm)
- Tổn thương vùng xoang lê bên phải tăng hấp thu FDG mạnh, max SUV 9,47, kích thước 1,5x2x2,5cm
- Không thấy hạch trung thất, hạch cổ hai bên
- Các cơ quan bộ phận khác không thấy tăng hấp thu FDG bất thường
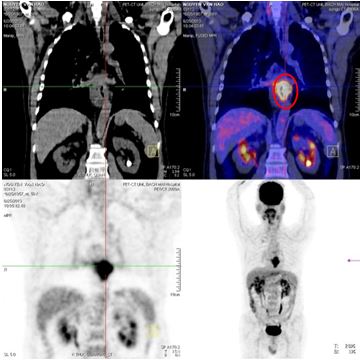
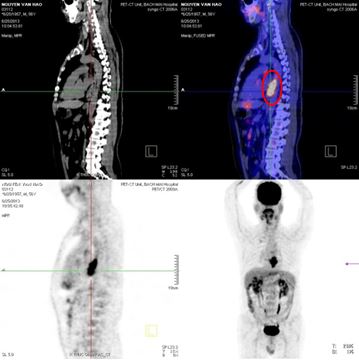
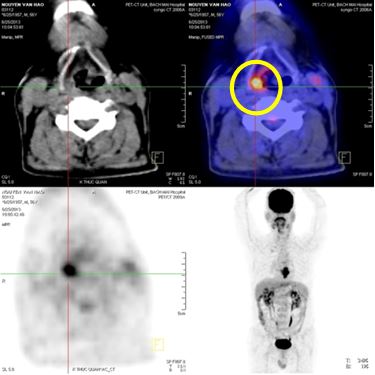
Hình 3. Hình ảnh PET/CT: Khối u thực quản 1/3 giữa - dưới (màu đỏ), khối u vùng hạ họng (xoang lê) phải (màu vàng.
- Sinh thiết tổn thương ở thực quản: kết quả là ung thư biểu mô vảy không sừng hóa, độ mô học II
- Sinh thiết khối u xoang lê phải, kết quả mô bệnh học: là Ung thư biểu mô vảy sừng hoá độ II.
Tóm lại:
- Bệnh nhân nam, 56 tuổi, vào viện vì nuốt nghẹn
- Khám lâm sàng và cận lâm sàng thấy hình ảnh u sùi loét thực quản đoạn 1/3 giữa dưới và u sùi xoang lê bên phải
- Sinh thiết tổn thương ở thực quản: ung thư biểu mô vảy không sừng hóa, độ mô học II
- Sinh thiết tổn thương ở xoang lê phải: ung thư biểu mô vảy không sừng hóa, độ II
- Chẩn đoán: Ung thư thực quản 1/3 giữa dưới - Ung thư xoang lê phải, T3, Nx, M1. Mô bệnh học ở cả hai vị trị là ung thư biểu mô vảy không sừng hóa, độ II
Tổn thương trên có thể do tổn thương vùng xoang lê, rơi rụng xuống và tạo tổn thương ở thực quản.
- Bệnh nhân được chỉ định điều trị: hóa xạ trị đồng thời
- Lựa chọn điều trị tổn thương thực quản trước.
Hóa chất phác đồ Docetaxel+Cisplatin x 3 đợt (chu kì 21 ngày)
- Docetaxel 75mg/m2 da truyền TM ngày 1
- Cisplatin 75mg/m2 da truyền TM ngày 1
- Xạ trị tổn thương thực quản 50,4 Gy, phân liều 1,8 Gy/ngày, dùng hình ảnh PET/CT mô phỏng để lập kế hoạch xạ trị.
Đánh giá lại sau 3 đợt truyền hóa chất kết hợp với xạ trị
- Bệnh nhân tỉnh
- Không còn nuốt nghẹn
- PET/CT: không thấy tổn thương tăng hấp thu FDG tại thực quản, có tổn thương tăng hấp thu FDG tại vùng xoang lê phải đường kính 1x1,2cm.
- Bệnh đáp ứng hoàn toàn tại khối u thực quản.
- Lập kế hoạch xạ trị tổn thương vùng xoang lê và tiếp tục truyền hóa chất (phác đồ DC), dùng hình ảnh PET/CT mô phỏng để lập kế hoạch xạ trị
- Bệnh nhân được xạ trị 70 Gy tại u vùng xoang lê và xạ trị dự phòng hạch cổ hai bên liều 50 Gy, hóa chất phác đồ DC tiếp
- Trong quá trình điều trị: Bệnh nhân bị viêm loét họng, ăn kém, hạ bạch cầu, sốt do hạ bạch cầu.
- Bệnh nhân đã được điều trị hỗ trợ: kháng sinh, nâng cao thể trạng, tăng cường miễn dịch, xông họng, nuôi dưỡng đường tĩnh mạch, xịt thuốc easyef, uống các Vitamin… để giảm loét họng miệng
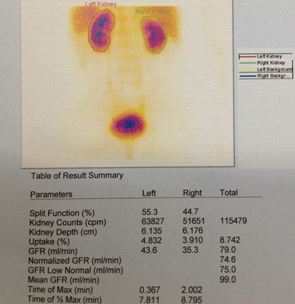
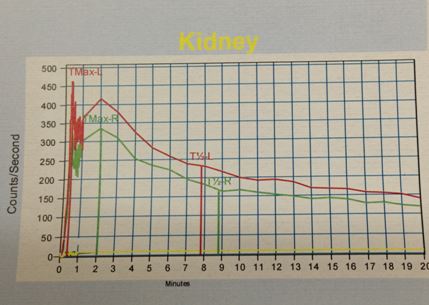
Bệnh nhân được chỉ định làm xạ hình thận:
| 
|
Hình 4: Hình ảnh xạ hình thận cho thấy chức năng hai thận tốt |
Đánh giá sau kết thúc quá trình điều trị xạ trị + 8 đợt hoá trị:
- Bệnh nhân tỉnh, tiếp xúc tốt
- Không nuốt nghẹn, nuốt khó
- Ăn uống bình thường
- Khàn tiếng
- Không khó thở
- Khám không thấy hạch cổ và các vị trí hạch ngoại vi khác
- Cơ quan bộ phận khác bình thường
- Bệnh nhân được chụp PET/CT để đánh giá sau điều trị
- Xét nghiệm công thức máu: Hồng cầu: 3,08T/l; Hb; 109g/l; Bạch cầu: 5,86 G/l; Bạch cầu trung tính: 2,34 G/l. Tiểu cầu: 106 G/l.
- Xét nghiệm sinh hóa máu: chức năng gan, chức năng thận trong giới hạn bình thường (Ure: 5,3mmol/l. Glucose: 5,2 mmol/l. Creatinin: 73 micromol/l. AST: 32U/l. ALT: 18U/l). CEA: 1,06.
- Nội soi tai mũi họng:
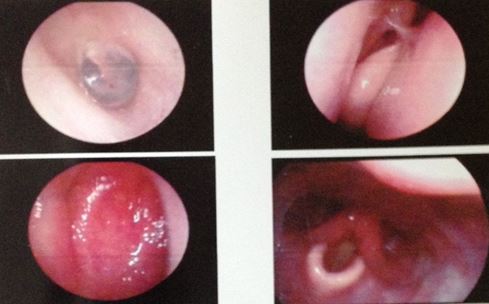
Hình 5: Hình ảnh nội soi tai mũi họng không thấy u tại vùng thanh quản-hạ họng
- Nội soi thực quản dạ dày:
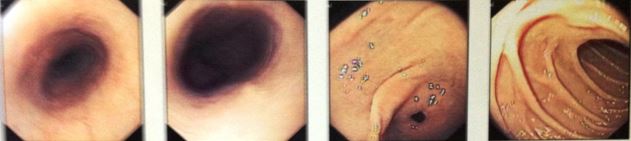
Hình 6: Hình ảnh nội soi thực quản dạ dày cho thấy cách CRT 35 cm có vùng niêm mạc thay đổi màu sắc bề mặt nhẵn, không thấy u, máy soi qua dễ.
- Chụp PET/CT:




Hình 7: Hình ảnh chụp PET/CT:
- Tăng hấp thu FDG tại vùng xoang lê phải (theo dõi viêm)
- Không thấy tăng hấp thu FDG bất thường tại các vị trí khác trong cơ thể
So sánh trước và sau điều trị:
 |  |
| Trước điều trị: U xoang lê phải, kích thước: 1,5x 2x2,5 cm, max SUV 9,47 | Sau điều trị: không thấy u, theo dõi tổn thương viêm do xạ trị |


Trước điều trị: u thực quản, kích thước: 3x4,6x6,7 cm, maxSUV 10,72 Sau điều trị: không thấy u
Hiện tại: bệnh nhân đang được theo dõi tái khám định kỳ, bệnh nhân ổn định, không nuốt vướng, không nuốt nghẹn, không nuốt đau, ăn uống tốt, tóc đã mọc trở lại.
Một vài nét về ung thư thực quản và vai trò của PET/CT trong điều trị ung thư thực quản
1.Đại cương về ung thư thực quản:
Ung thư thực quản (UTTQ) là một trong những loại ung thư khá phổ biến, đứng hàng thứ 9 trong các bệnh lý ác tính và đứng hàng thứ 3 trong các bệnh ung thư đường tiêu hóa, sau ung thư đại tràng và ung thư dạ dày.
Ung thư thực quản có tỉ lệ mắc cao ở những nước kém phát triển, như các nước châu Á, châu Phi. Tuổi trung bình của bệnh nhân UTTQ là 57,2; trong đó 83-85% các bệnh nhân trong độ tuổi 45 – 70 tuổi. Nam giới có tỷ lệ mắc bệnh cao hơn nữ giới (5:1). Tại Việt Nam, UTTQ là một trong những 10 bệnh ung thư thường gặp, bệnh thường phát hiện ở giai đoạn muộn, do vậy tỷ lệ tử vong do ung thư thực quản tương đối cao.
UTTQ là ung thư chủ yếu xuất phát từ các tế bào biểu mô thực quản, là một bệnh lý không đồng nhất về nguyên nhân, sinh bệnh học và dich tễ học. Về mô bệnh học: khoảng 90% là ung thư biểu mô tế bào vảy, 10% ung thư biểu mô tuyến, hiếm gặp là sarcoma cơ trơn, u tế bào schawn ác tính… Ung thư biểu mô vảy hay gặp tại 2/3 trên thực quản và liên quan với các yếu tố nguy cơ như uống rượu, hút thuốc lá. Ung thư biểu mô tuyến hay gặp tại 1/3 dưới thực quản và liên quan đến yếu tố nguy cơ chính là bệnh lý trào ngược dạ dày-thực quản, béo phì. Một số yếu tố nguy cơ khác như: thực phẩm chứa nhiều Nitrosamin, tiền sử ung thư tại vùng tai mũi họng, nhiễm virus HPV (human papilloma virus)…
2.Chẩn đoán:
2.1. Biểu hiện lâm sàng của bệnh phụ thuộc vào vị trí tổn thương và giai đoạn phát hiện bệnh. Bệnh nhân thường vào viện khi triệu chứng đã rõ ràng, khi bệnh ở giai đoạn muộn. Những dấu hiệu lâm sàng thường gặp là:
- Nuốt vướng, khó nuốt, nuốt nghẹn với thức ăn đặc, thời kỳ muộn còn nghẹn cả thức ăn lỏng
- Sặc thường gặp ở 1/3 trên
- Đau rát vùng xương ức, vùng thượng vị
- Gầy sút cân
- Bệnh nhân vào viện khi bệnh ở giai đoạn muộn: rò thực quản-phế quản, suy kiệt…
2.2. Chẩn đoán xác định UTTQ chủ yếu dựa vào phương pháp cận lâm sàng, nội soi thực quản và sinh thiết tổn thương được coi là tiêu chuẩn vàng để chẩn đoán.
- Chụp thực quản cản quang:
- Hình ảnh Xquang có thể thấy u lồi vào lòng thực quản, thâm nhiễm cứng thành thực quản, dạng ổ loét tại thực quản
- Nhận định được tổn thương vị trí khối u ở 1/3 trên, giữa hay dưới.
- Có thể phát hiện được tổn thương di căn phổi, hình ảnh viêm phế quản phổi, rò thực quản – khí phế quản.
- Chụp cắt lớp vi tính (CT):
CT giúp
- Đánh giá mức độ lan rộng của u ở thành thực quản và sự xâm lấn vào tổ chức xung quanh thực quản và trung thất,
- Đánh giá khả năng cắt bỏ được thực quản hay không.
- Phát hiện hạch trung thất, có giá trị xếp loại giai đoạn bệnh.
- Chẩn đoán xác định: Nội soi thực quản sinh thiết u
- Nội soi thực quản phát hiện khối u.
- Đánh giá kích thước u, mức độ xâm lấn của u trong lòng thực quản, vị trí, số lượng u
- Sinh thiết bờ tổn thương để chẩn đoán mô bệnh học
- Người soi phải quan sát đại thể bệnh phẩm, phân biệt mô u, mô hoại tử, mô lành để quyết định chọn mẫu sinh thiết đúng.
- Chụp PET/CT: là phương pháp có giá trị cao trong chẩn đoán, điều trị, đánh giá sau điều trị trong ung thư thực quản. Vai trò của chụp PET/CT trong ung thư thực quản:
- Chẩn đoán u thực quản nguyên phát
- Phát hiện di căn xa, chẩn đoán giai đoạn
- Đánh giá đáp ứng điều trị
- Theo dõi, phát hiện tái phát
- Mô phỏng lập kế hoạch xạ trị
- Các phương pháp cận lâm sàng khác: siêu âm ổ bụng, xạ hình xương, cộng hưởng từ sọ não… để đánh giá tình trạng di căn xa.
2.3. Chẩn đoán phân biệt: Ung thư thực quản cần được chẩn đoán phân biệt với một số bệnh không phải khối u nhưng gây nuốt nghẹn.
- Túi thừa thực quản, co thắt tâm vị
- Nuốt nghẹn do rối loạn tâm thần,
- Viêm hẹp thực quản do bệnh trào ngược dạ dày – thực quản,
- Sẹo hẹp thực quản do uống nhầm a xít, xút, nuốt mật nóng.
- Một số bệnh khối u như u vùng cổ và trung thất đè vào thực quản, ung thư tâm phình vị dạ dày cũng gây nuốt nghẹn.
- Có thể gặp tình trạng ung thư nhiều ổ vùng mũi họng, phế quản phối hợp đồng thời với ung thư thực quản nên cần nội soi mũi họng, khí phế quản trong quá trình chẩn đoán.
3. Điều trị: điều trị ung thư thực quản là điều trị đa mô thức, cần phối hợp giữa các phương pháp: phẫu thuật, xạ trị, hóa trị. Điều quan trọng nhất trong điều trị ung thư thực quản là phối hợp về nâng đỡ dinh dưỡng, chỉ định hợp lý đối với vị trí u, mức độ xâm lấn u và di căn hạch. Nâng đỡ dinh dưỡng phải bắt đầu sớm và đầy đủ trước khi bắt đầu mọi biện pháp điều trị cơ bản, triệt căn hay không triệt căn.
Lựa chọn biện pháp điều trị cơ bản một cách phù hợp, cần đánh giá đầy đủ các yếu tố sau:
- Giai đoạn bệnh
- Vị trí tổn thương và loại mô bệnh học
- Thể trạng bệnh nhân, có hay không các bệnh lý nội khoa phối hợp
- Khả năng kinh tế của bệnh nhân.
Phẫu thuật: số bệnh nhân có khả năng mổ được và có khả năng cắt được tương đối ít, phẫu thuật thực quản là một trong những phẫu thuật nặng, nhiều biến chứng.
Tia xạ :
-Tia xạ triệt căn đối với giai đoạn I,II; bệnh nhân không đủ điều kiện phẫu thuật hoặc bệnh nhân từ chối mổ
- Tia xạ trước mổ
- Tia xạ bổ trợ sau mổ nhằm hạn chế tái phát tại chỗ và tại vị trí lân cận.
- Điều trị tia xạ đơn thuần hoặc phối hợp với hoá chất đối với giai đoạn muộn nhằm giảm kích thước u, hạn chế xâm lấn của u, kéo dài thời gian sống thêm.
- PET/CT mô phỏng xạ trị là một phương pháp mới đem lại hiệu quả điều trị cao, hạn chế được nhiều biến chứng.
Điều trị hoá chất đơn thuần không thể triệt căn. Điều trị hoá chất bổ trợ sau mổ triệt căn nhằm hạn chế vi di căn xa. Điều trị hoá chất phối hợp với tia xạ có tác dụng nhất định đối với ung thư thực quản giai đoạn muộn nhằm giảm kích thước u và hạch, hạn chế sự xâm lấn của khối u, kéo dài thời gian sống thêm, giảm nhẹ triệu chứng.
Một số hình ảnh PET/CT trong ung thư thực quản:



Hình A Hình B Hình C
Trên hình ảnh PET/CT có thể dễ dàng đánh giá vị trí, kích thước khối u, mức độ xâm lấn tổ chức xung quanh (hình A,B,C)

Phát hiện các di căn: hình ảnh di căn xương trên PET/CT
Đánh giá sau điều trị


Trước điều trị:u thực quản 5x6 cm Sau điều trị: u tan hết