ThS. Vương Ngọc Dương, GS TS Mai trọng Khoa,
Trung tâm Y học hạt nhân và Ung bướu bệnh viện Bạch Mai
(Bài tổng hợp)
Ung thư tuyến tiền liệt hiện nay là một bệnh phổ biến ở nam giới, đứng hàng thứ 2 sau ung thư phổi. Trước kia bệnh thường gặp ở độ tuổi trên 65, nhưng càng ngày ung thư tuyến tiền liệt càng được phát hiện ở tuổi sớm hơn. Hơn 90% ung thư tuyến tiền liệt là ung thư biểu mô tuyến, chủ yếu là loại biệt hóa tốt, nếu phát hiện được bệnh sớm, tỷ lệ khỏi bệnh đạt 90%. Tuy nhiên khoảng ½ số bệnh nhân khi chẩn đoán đã có di căn xa mà hay gặp nhất là di căn xương, đối với giai đoạn muộn tỷ lệ sống sau 5 năm chỉ còn lại dưới 50%.
+ Các phương pháp điều trị ung thư tuyến tiền liệt.
- Phẫu thuật (phẫu thuật mở, nội soi), cắt lạnh.
- Nội tiết (cắt bỏ tinh hoàn bằng phẫu thuật hoặc bằng thuốc).
- Hóa chất
- Xạ trị (xạ chiếu ngoài, xạ áp sát).
- Cấy hạt phóng xạ
Tùy theo phân độ nguy cơ và tình trạng bệnh nhân cụ thể, điều kiện cơ sở vật chất của bệnh viện mà áp dụng một hoặc phối hợp các phương pháp trên.
1.Phẫu thuật điều trị ung thư tuyến tiền liệt
Phẫu thuật mở là phương pháp kinh điển cho điều trị ung thư TTL giai đoạn khu trú với nhiều loại hình như
Phẫu thuật ( mở) cắt tuyến tiền liệt tận gốc
Phẫu thuật cắt tuyến tiền liệt tận gốc qua đường đáy chậu
Phẫu thuật nội soi cắt tuyến tiền liệt tận gốc qua đường phúc mạc
Phẫu thuật nội soi cắt tuyến tiền liệt tận gốc qua đường sau phúc mạc
Phẫu thuật cắt tuyến tiền liệt tận gốc có hỗ trợ của Rô bốt
+ Chỉ định Phẫu thuật trong ung thư tuyến tiền liệt
Căn cứ vào giai đoạn tiến triển của ung thư theo hệ thống TNM
Theo độ ác tính của tế bào ung thư là điểm Gleason
Theo thời gian kỳ vọng sống thêm
Theo tình trạng của các bệnh kèm theo của người cao tuổi
Tuy nhiên phẫu thuật ung thư tiền liệt tuyến là kỹ thuật phức tạp và có thể có một số biến chứng trong phẫu thuật ung thư tuyến tiền liệt như
Thủng trực tràng
Viêm phúc mạc do rò phân, rò nước tiểu vào ổ bụng
Liệt dương
Tiểu không kiểm soát
Hẹp cổ bàng quang
Tụ dịch bạch huyết, thuyên tắc tĩnh mạch….
2. Phương pháp xạ trị
Là phương pháp dùng tia bức xạ chiếu từ ngoài vào vùng bệnh hoặc nguy cơ bị bệnh ,xạ trị là biện pháp điều trị tại vùng có thể điều trị với mục đích triệt căn hoặc triệu chứng, áp dụng điều trị tùy thuộc giai đoạn bệnh, nhóm nguy cơ, tình trạng bệnh nhân, bệnh phối hợp, thời gian sống thêm và chức năng tình dục, cũng như nguyện vọng của bệnh nhân. Xạ trị có thể phối hợp với các phương pháp khác như nội tiết….Các kỹ thuật xạ trị hiện nay bao gồm;kỹ thuật xạ trị 3D, xạ trị điều biến liều IMRT, xạ trị dưới hướng dẫn của hình ảnh IGRT, xạ trị điều biến thể tích VMAT góp phần tăng hiệu quả điều trị hơn.
3. Phương pháp cấy hạt phóng xạ
+ Kỹ thuật cấy hạt phóng xạ vào khối u để điều trị ung thư tuyến tiền liệt, là sự cải tiến của xạ trị áp sát kết hợp với xạ trị chiếu trong đã được nhiều nước trên thế giới nghiên cứu áp dụng và đem lại nhiều lợi ích to lớn cho bệnh nhân. Hiện nay tại các nước phát triển như Hoa Kỳ, Đức, Nhật Bản, áp dụng cho ung thư tuyến tiền liệt giai đoạn sớm, khu trú.

Hình 1: Hệ thống máy cấy hạt phóng xạ điều trị ung thư tuyền tiền liệt tại Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai.
Cấy hạt phóng xạ điều trị ung thư TTL là phương pháp xạ trị đưa các hạt phóng xạ I-125 kích thước nhỏ 4,5x0,8 mm phát tia gamma năng lượng thấp (35 keV), vào trong tổ chức khối u, có tác dụng tiêu diệt tế bào ung thư tại chỗ mà không hoặc ảnh hưởng rất ít tới mô lành xung quanh. Bức xạ gamma mềm của I-125 chỉ phát huy hiệu quả điều trị trong phạm vi vài milimet (mm) của các mô bệnh và không hoặc rất ít gây tổn thương các mô lành xung quanh. Ưu điểm nổi bật của kỹ thuật này là tạo ra liều hấp thụ bức xạ cao tại khối u, trong khi cơ quan và tế bào lành chỉ phải chịu liều bức xạ rất thấp. Các hạt phóng xạ có thời gian bán rã không quá ngắn và không quá dài (chẳng hạn với I-125 là 60 ngày) nên có thể để lại các hạt phóng xạ trong lòng tuyến tiền liệt mà không cần lấy ra sau khi cấy hạt phóng xạ vào. Dưới hướng dẫn của hình ảnh siêu âm, các kim chứa hạt phóng xạ này sẽ được đâm xuyên qua da ở vùng tầng sinh môn để đưa thẳng vào trong lòng của tuyến tiền liệt. Các hạt I-125 sẽ được lưu lại trong lòng tuyến tiền liệt sau khi kim được rút ra (hình 2).
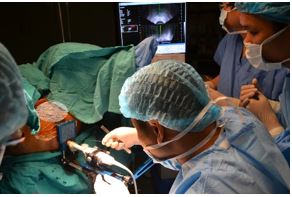

Hình 2: Cấy hạt phóng xạ I-125 vào tuyến tiền liệt
Ưu điểm của phương pháp cấy hạt phóng xạ là kiểm soát u tại chỗ cao, thời gian và liệu trình điều trị ngắn, ít biến chứng, chức năng sinh lý của nam giới (liệt dương) ít hoặc không bị ảnh hưởng, tăng chất lượng cuộc sống
Cấy hạt phóng xạ là một phương pháp điều trị an toàn, hiệu quả, tăng thời gian sống thêm, tăng chất lượng cuộc sống cho bệnh nhân ung thư tuyến tiền liệt giai đoạn sớm
4. Điều trị nội tiết
Là phương pháp dùng những thuốc chống lại sự hoạt động của androgen và sự tăng sinh của tuyến tiền liệt, bao gồm nội tiết tố và và những chất không phải nội tiết tố. Ung thư tuyến tiền liệt được cho là phát triển phụ thuộc nội tiết tố nam, do vậy làm giảm hoặc triệt tiêu nội tiết nam sẽ làm các tế bào ung thư phụ thuộc nội tiết chết
Các dạng điều trị nội tiết bao gồm; Cắt tinh hoàn bằng ngoại khoa và bằng nội khoa như các đồng vận LHRH tạo hiện tượng mất hoạt hóa thụ thể LHRH của tuyến yên. Các chất kháng nội tiết tố nam hoặc ức chế tổng hợp nội tiết tố
Điều trị nội tiết được điều trị chính cho ung thư tiền liệt tuyến di căn và phối hợp với các phương pháp khác ( xạ trị, phẫu thuật) cho các trường hợp ung thư khu trú có nguy cơ cao và trung bình
Việc theo dõi nên điều chỉnh cho phù hợp với từng bệnh nhân và đánh giá hiệu quả cũng như tác dụng phụ khi điều trị nội tiết. cũng có thể áp dụng phương pháp điều trị nội tiết ngắt quãng để giảm tác dụng phụ tăng chất lượng sống cho người bệnh
. Một số thuốc thế hệ sau
- Abiraterone acetate
+ Abiraterone dùng kết hợp với prednisone hay prednisolone được chỉ định điều trị bệnh nhân ung thư tiền liệt tuyến mới chẩn đoán, di căn, có nguy cơ cao còn nhạy cảm với nội tiết (metastatic hormone sensitive prostate cancer - mHSPC) ở bệnh nhân nam giới người lớn trong điều trị phối hợp với liệu pháp điều trị triệt tiêu androgen (Androgen deprivation therapy - ADT).
+ Abiraterone dùng kết hợp với prednisone hay prednisolone được chỉ định điều trị bệnh nhân ung thư tiền liệt tuyến kháng cắt tinh hoàn di căn (Metastatic castration resistant prostate cancer - mCRPC) ở bệnh nhân nam người lớn không triệu chứng hoặc có triệu chứng nhẹ sau thất bại với liệu pháp điều trị triệt tiêu androgen mà chưa được chỉ định hóa trị trên lâm sàng.
Abiraterone dùng kết hợp với prednisone hay prednisolone được chỉ định điều trị bệnh nhân ung thư tiền liệt tuyến kháng cắt tinh hoàn di căn (mCRPC) ở bệnh nhân nam người lớn mà bệnh đang tiến triển trong khi hoặc sau một đợt hóa trị có chứa docetaxel.
Liều khuyến cáo của abiraterone là 1.000mg, liều duy nhất mỗi ngày cách xa bữa ăn. Abiraterone được dùng với prednisone hay prednisolone liều thấp. Liều khuyến cáo của prednisone hoặc prednisolone tùy chỉ định: để điều trị ung thư tuyến tiền liệt mới chẩn đoán, di căn, có nguy cơ cao còn nhạy cảm với nội tiết (mHSPC) dùng liều 5mg mỗi ngày, để điều trị ung thư tuyến tiền liệt kháng cắt tinh hoàn di căn (mCRPC) dùng liều 10mg mỗi ngày.
- Enzalutamide٭
+ Enzalutamide٭ được chỉ định điều trị cho ung thư tuyến tiền liệt đã không đáp ứng với các phương pháp điều trị khác để làm giảm testosterone và di căn xa. Cơ chế hoạt động là ngăn chặn các hiệu ứng của testosterone để làm chậm sự tăng trưởng và sự tiến triển của ung thư tuyến tiền liệt. Liều khuyến cáo đối với bệnh nhân ung thư tiền liệt tuyến là 160mg/ngày, uống duy nhất một lần trên ngày. Enzatulamide được chỉ định trong trường hợp ung thư tuyến tiền liệt kháng cắt tinh hoàn chưa di căn (nonmetastatic castration-resistant prostate cancer - NM-CRPC) và di căn (mCRPC).
- Apalutamide٭
+ Apalutamide٭ được chỉ định điều trị bệnh nhân ung thư tiền liệt tuyến kháng cắt tinh hoàn không di căn (non-metastatic, castration-resistant prostate cancer: NM-CRPC)
Liều dùng apalutamide٭ khuyến cáo là 240mg (4 viên 60mg) uống một lần mỗi ngày. Nuốt nguyên viên thuốc. Apalutamide٭ có thể uống cùng hoặc không cùng thức ăn.
- Darolutamide٭
Darolutamide٭ là thuốc kháng androgen được FDA phê duyệt cho chỉ định ung thư tuyến tiền liệt kháng cắt tinh hoàn kéo dài thời gian bệnh đến khi tiến triển đến 40,4 tháng, đem lại nhiều triển vọng hứa hẹn, rất ít tác dụng phụ.
5. Điều trị ung thư tuyến tiền liệt kháng cắt tinh hoàn
Bệnh nhân khi đang được điều trị bằng các biệt pháp kháng androgen mà có các biểu hiện bệnh tiến triển (tăng PSA, tiến triển tổn thương cũ, phát triển tổn thương mới) được xem là kháng cắt tinh hoàn, Cơ chế liên quan đến tình trạng này có thể do hoạt hóa thụ thể androgen của tế bào u tự tiết androgen, dựa vào các triệu chứng lâm sàng và xét nghiệm (PSA, testosterone), hình ảnh để xác định UTTTL kháng cắt tinh hoàn. UTTTL có diễn tiến kéo dài nên ngay cả các trường hợp kháng cắt tinh hoàn vẫn có cơ hội sống dài và tốt nhờ chiến lược điều trị đúng. Các thuốc đã được chấp nhận điều trị như mhoms thuốc nội tiết (abiraterone, enzalutamine), thuốc gây độc tế bào (Docetaxel, Mitoxatron, Cabazitaxel), thuốc kích thích miễn dịch (Sipuleucel –T), dược chất phóng xạ radium 233, thuốc chống hủy xương (zoledrolic acid, denosunab)
+ Kết luận: Ung thư TTL là loại ung thư có xu hướng mắc tăng, bệnh có thể phát hiện sớm qua sàng lọc. Hiện nay có nhiều phương pháp điều trị, khi phát hiện sớm điều trị có thể khỏi với chất lượng sống được duy trì tốt, ngay khi bệnh di căn nếu quản lý và điều trị vẫn có thể kéo dài thời gian sống và kiểm soát tốt các triệu chứng.
Tài liệu thao khảo
- Ung thư tuyến tiền liệt, hội tiết niệu – thận học Việt Nam, nhà xuất bản y học 2016
- Hội Tiết niệu Thận học Việt Nam. Hướng dẫn chẩn đoán và điều trị ung thư tuyến tiền liệt 2018.
- National Cancer Comprehensive Network. NCCN Clinical Practice Guidelines on Oncology. Prostate Cancer Erly Detection Version 1.2022. (www.nccn.org)
Nguồn: ungthubachmai.com.vn