Case lâm sàng: Chẩn đoàn và điều trị ung thư tuyến giáp thể nhú di căn phổi tại Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai.
GS.TS. Mai Trọng Khoa, PGS.TS. Phạm Cẩm Phương, Ths. Lê Quang Hiển, BSNT. Mai Thị Quỳnh, BSNT. Nguyễn Thị Kim Ngọc.
Trung tâm Y học hạt nhân và Ung bướu bệnh viện Bạch Mai
I. Vài nét về ung thư tuyến giáp
Theo thống kê của Tổ chức Ung thư toàn cầu (GLOBOCAN) năm 2022, ung thư tuyến giáp đứng ở vị trí số 7 trong số các loại ung thư thường gặp trên thế giới với khoảng 821.214 ca mắc mới và 47.507 ca tử vong do ung thư tuyến giáp. Tại Việt Nam, ung thư tuyến giáp đứng thứ 6 trong những loại ung thư thường gặp. Bệnh gặp ở nữ nhiều hơn nam với tỷ lệ mắc bệnh nam/nữ là 1/3.
Ung thư tuyến giáp chia làm hai nhóm khác nhau về lâm sàng và tiên lượng là ung thư tuyến giáp thể biệt hóa và ung thư tuyến giáp thể không biệt hóa. Ung thư tuyến giáp thể biệt hóa tiến triển chậm, tiên lượng tốt, gồm thể nhú, thể nang hoặc hỗn hợp nhú và nang. Thể nhú là thể hay gặp nhất của ung thư tuyến giáp.
Ung thư tuyến giáp thường gặp di căn hạch, phổi, xương. Đối với bệnh nhân ung thư tuyến giáp thể nhú đã có di căn, phương pháp điều trị hiện nay là phẫu thuật cắt tuyến giáp toàn bộ kết hợp với điều trị bằng I-131, sau đó điều trị bằng liệu pháp hormone thay thế.
Sau đây là một ca lâm sàng bệnh nhân ung thư tuyến giáp thể nhú di căn phổi được chẩn đoán xác định và điều trị tại Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai.
II. Ca bệnh
Họ và tên: Cao Thị H. Giới: Nữ Tuổi: 78
Ngày vào viện: tháng 02/2025
Lý do vào viện: Nốt ở phổi
Tiền sử: Khỏe mạnh
Bệnh sử: Bệnh nhân đã được chẩn đoán ung thư tuyến giáp thể nhú và đã được phẫu thuật cắt toàn bộ tuyến giáp, nạo vét hạch cổ năm 2004 tại bệnh viện K. Từ năm 2004 đến năm 2011, bệnh nhân đã điều trị I-131 4 lần với tổng liều 430 mCi (30 mCi, 100 mCi, 150 mCi, 150 mCi), lần cuối năm 2011. Sau đó duy trì hormon thay thế Levothyrox và tái khám định kỳ. Đợt này bệnh nhân tái khám đã chụp CT ngực phát hiện nhu mô thuỳ trên phổi trái có rải rác vài nốt đặc, nốt lớn nhất kích thước 10x11mm nên vào Trung tâm Y học hạt nhân và Ung bướu – Bệnh viện Bạch Mai để đánh giá và điều trị tiếp.
Tình trạng lúc vào viện:
Bệnh nhân tỉnh, tiếp xúc tốt, không sốt
Huyết động ổn: Mạch 74 lần/phút, huyết áp 120/70 mmHg
Da niêm mạc hồng
Hạch ngoại vi không sờ thấy
Sẹo mổ tuyến giáp cũ liền tốt
Tim đều, T1 T2 rõ
Phổi thông khí đều 2 bên, rì rào phế nang rõ, không rales
Bụng mềm, không chướng, không điểm đau khu trú
Xét nghiệm cận lâm sàng gần nhất khi uống đủ liều hormon thay thế:
- Công thức máu:
→ Các chỉ số máu của bệnh nhân trong giới hạn bình thường.
- Sinh hóa máu:
- Đánh giá chức năng tuyến giáp:
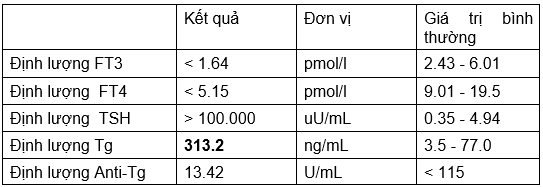
→ Chỉ số Tg tăng: Gợi ý tình trạng tái phát, di căn.
- Siêu âm tuyến giáp: Hình ảnh tuyến giáp đã cắt.
- Siêu âm hạch cổ: Hình ảnh siêu âm hạch vùng cổ không thấy bất thường/ tuyến giáp đã phẫu thuật.
- Xác định đột biến gen BRAF: Hiện tại không phát hiện đột biến trên codon 600 tại exon 15 gen BRAF.
- Siêu âm ổ bụng: Hình ảnh nang gan hai bên.
- Chụp CT ổ bụng: Hình ảnh các ổ giảm tỷ trọng nhu mô gan. Trượt thân đôt sống L5 ra trước độ 1.
Hình 1. Hình ảnh chụp CT ổ bụng
- Chụp CT lồng ngực: Nhu mô phổi hai bên rải rác vài nốt đặc, nốt lớn thuỳ trên phổi trái, kích thước 10x11mm - Theo dõi thứ phát.
Hình 2. Hình chụp CT ngực có nốt đặc thùy trên phổi trái kích thước 10x11mm.
Hình 3. Hình ảnh chụp CT ngực với các nốt đặc rải rác nhu mô phổi.
- Chụp xạ hình toàn thân với I-131 liều 5 mCi:
Tại vị trí tuyến giáp tập trung hoạt độ phóng xạ ngang mức phông.
Trên xạ hình toàn thân có 1 điểm bắt xạ bất thường tại vị trí vùng ngực trái.
Hình 4. Hình ảnh xạ hình toàn thân với I-131.
- Mô bệnh học và hóa mô miễn dịch u phổi trái:
Hình ảnh mô bệnh học và hóa mô miễn dịch phù hợp với ung thư biểu mô tuyến giáp di căn phổi.
Chẩn đoán xác định: Ung thư biểu mô tuyến giáp thể nhú tiến triển di căn phổi sau phẫu thuật và điều trị I-131.
Điều trị: Bệnh nhân đã được hội chẩn hội đồng chuyên môn và có chỉ định điều trị I-131 lần 5 với liều 100 mCi.
Sau uống I-131, người bệnh được theo dõi tại phòng cách ly, xạ hình toàn thân sau điều trị và ra viện khi đã đảm bảo an toàn bức xạ cho cộng đồng, tái khám sau 1 tháng để đánh giá và theo dõi kết quả điều trị.
Hình 5. Hình ảnh xạ hình toàn thân sau điều trị I-131: tăng hoạt độ phóng xạ tại vùng ngực trái (mũi tên vàng).
III. Bàn luận
Ca lâm sàng trên là một trường hợp ung thư tuyến giáp thể nhú tái phát và di căn phổi sau một thời gian dài đã điều trị I-131 nhiều lần. Đây là một tình huống lâm sàng phức tạp, đòi hỏi phải cân nhắc kỹ lưỡng lý do tiếp tục điều trị bằng I-131, cũng như đánh giá khả năng kháng I-131 và cân nhắc chỉ định thuốc điều trị đích.
Ung thư biểu mô tuyến giáp thể nhú là một loại ung thư tuyến giáp biệt hóa cao, có khả năng hấp thu iod tương tự tế bào tuyến giáp bình thường. Sau khi phẫu thuật cắt toàn bộ tuyến giáp, I-131 được sử dụng để diệt nốt các tế bào ung thư còn sót lại nếu chúng còn khả năng hấp thu iod.
Tuy nhiên, không phải tất cả các trường hợp di căn đều đáp ứng tốt với điều trị I-131. Khi các ổ di căn không còn hoặc giảm đáng kể khả năng hấp thu I-131 gọi là di căn kháng I-131, lúc này điều trị I-131 sẽ kém hiệu quả, các phương pháp khác như phẫu thuật, xạ trị ngoài, liệu pháp nhắm trúng đích có thể được cân nhắc điều trị cho bệnh nhân kháng I-131. Do đó, trước khi đưa ra phương pháp điều trị tiếp theo cần phải đánh giá tình trạng kháng I-131 của bệnh nhân.
Theo các Hiệp hội tuyến giáp Hoa Kỳ (American Thyroid Association- ATA), Hiệp hội Ung thư Y tế châu Âu (European Society for Medical Oncology - ESMO) tiêu chuẩn kháng I-131 trong ung thư biểu mô tuyến giáp thể biệt hóa được xác định khi bệnh nhân có một hoặc nhiều các dấu hiệu sau:
- Không có sự hấp thu đáng kể I-131 tại các tổn thương ung thư trên xạ hình toàn thân sau điều trị bằng I-131.
- Sự tiến triển của bệnh xảy ra trong 12-16 tháng sau lần điều trị I-131 cuối cùng, mặc dù trước đó đã có sự hấp thu I-131.
- Đã điều trị bằng liều tích lũy I-131 cao (thường vượt quá 600mCi) mà không có bằng chứng về đáp ứng lâm sàng hoặc hình ảnh học rõ ràng
- Mất khả năng hấp thu I-131 ở các tổn thương di căn đã từng có khả năng hấp thu iod phóng xạ trong những lần điều trị trước đó.
Di căn xuất hiện muộn sau hơn 1 thập kỷ, không phải là tiến triển ngay sau đợt điều trị I-131 gần nhất, cho thấy các tổn thương này không phải là do thất bại điều trị I-131 ban đầu, mà là sự tái phát muộn. Điều này khác hoàn toàn với tình trạng kháng I-131 thực sự, vốn thường xảy ra khi bệnh vẫn tiến triển ngay sau các đợt điều trị iod phóng xạ. Ở bệnh nhân này, tổng liều điều trị I-131 của 4 lần trước đó là 430mCi, chưa vượt quá ngưỡng kháng I-131. Mặt khác, có thể thấy các tế bào di căn vẫn còn khả năng hấp thu I-131 thông qua kết quả xạ hình toàn thân với I-131 tập trung vào vị trí khối u ở phổi. Như vậy, bệnh nhân trên chưa có dấu hiệu kháng I-131 và vẫn có chỉ định điều trị I-131 tiếp.
Các thuốc điều trị nhắm trúng đích (targeted therapy), (như Sorafenib, Lenvatinib…), chỉ được chỉ định trong trường hợp bệnh nhân kháng I-131 rõ ràng theo các tiêu chuẩn nêu trên hoặc không thể điều trị bằng I-131 do mất khả năng bắt xạ, hoặc khi bệnh tiến triển nhanh, đe dọa tính mạng, không thể trì hoãn chờ hiệu quả từ I-131.
Ca bệnh trên đây cho thấy:
Điều trị I-131 là phương pháp điều trị tiêu chuẩn sau phẫu thuật cắt bỏ toàn bộ tuyến giáp ở bệnh nhân ung thư tuyến giáp thể biệt hóa. Phương pháp này đặc biệt hiệu quả trong những trường hợp có di căn xa vẫn còn khả năng bắt iod, nhờ cơ chế chọn lọc phá hủy tế bào ung thư bằng tia beta. Điều trị bằng I-131 có tính an toàn phóng xạ cao do thuốc phóng xạ tập trung khu trú vào các ổ mô giáp tái phát, di căn. Từ đó giúp tiêu diệt các tế bào ác tính một cách chọn lọc, nâng cao hiệu quả điều trị và hạn chế ảnh hưởng đến các cơ quan lành khác.